Резюме
Мета: провести систематичний огляд і метааналіз результатів тотального ендопротезування гомілковостопного суглоба за показниками виживаності різних конструкцій ендопротезів, часу й кількості ревізій, характеру ускладнень. Матеріали та методи. Використані дані відкритих національних медичних реєстрів країн Скандинавії (Норвегії, Швеції, Фінляндії), Нової Зеландії, Австралії та ін.; статті, наукові публікації в спеціалізованих фахових виданнях, реферати, відкриті електронні бази даних, бази даних Національної медичної бібліотеки США Medline за останні 15 років. Застосовувався статистичний аналіз з урахуванням оцінки виживаності й ревізій методом Каплана — Мейєра, дисперсійний аналіз, непараметричний аналіз рангової кореляції Спірмена. Результати. Загальні тенденції, що виявляються в проведеному дослідженні, вказують на прогнозовану можливість ревізії в 10–15 % пацієнтів до кінця 5-річного періоду і до 20–30 % — до кінця 10-річного періоду. Більшість досліджень розглядала ревізійне ендопротезування або артродез як кінцеву точку при обчисленні показників виживання. Проте якщо проміжок часу до ревізії розглядається як кінцева точка для негативного результату, то показники виживання ендопротеза ще більше знижуються. Крім асептичної нестабільності й інфекційних ускладнень, прогресуючий больовий синдром є ще однією проблемою, що може поставити під загрозу клінічні результати. Висновки. Трикомпонентні протези з мобільною поліетиленовою вставкою й безцементним типом фіксації дають кращі результати й характеризуються більшою виживаністю порівняно з протезами минулих поколінь. Ключовими елементами сучасного дизайну є мінімально можлива резекція кістки й покращене багатокомпонентне пористе покриття. При виборі тактики лікування важливо враховувати індивідуальні особливості пацієнта, такі як індекс маси тіла, статус куріння, коморбідність та інші змінні, що можуть допомогти прогнозувати результати й виживання імплантів. Крім того, вибір тактики лікування й протеза має бути зумовлений обізнаністю хірурга з конструктивними особливостями протезів, а також повинен враховувати їх наявність.
Цель: провести систематический обзор и мета-анализ результатов тотального эндопротезирования голеностопного сустава по показателям выживаемости различных конструкций эндопротезов, времени и количества ревизий, характера осложнений. Материалы и методы. Использованы данные открытых национальных медицинских реестров стран Скандинавии (Норвегии, Швеции, Финляндии), Новой Зеландии, Австралии и др.; статьи, научные публикации в специализированных профессиональных изданиях, рефераты, открытые электронные базы данных, базы данных Национальной медицинской библиотеки США Medline за последние 15 лет. Применялся статистический анализ с учетом оценки выживаемости и ревизий методом Каплана — Мейера, дисперсионный анализ, непараметрический анализ ранговой корреляции Спирмена. Результаты. Общие тенденции, проявляющиеся в проведенном исследовании, указывают на прогнозируемую возможность ревизии у 10–15 % пациентов к концу 5-летнего периода после эндопротезирования и до 20–30 % — к концу 10-летнего периода. В большинстве исследований ревизионное эндопротезирование или артродез рассматривались как конечная точка при определении показателей выживания. Однако если промежуток времени до ревизии рассматривается как конечная точка для отрицательного результата, то показатели выживаемости эндопротеза еще больше снижаются. Кроме асептической нестабильности и инфекционных осложнений, еще одной проблемой является прогрессирующий болевой синдром, который может поставить под угрозу клинические результаты. Выводы. Трехкомпонентные протезы с мобильной полиэтиленовой вставкой и бесцементным типом фиксации дают лучшие результаты и характеризуются большей выживаемостью по сравнению с протезами прошлых поколений. Ключевыми элементами современных дизайнов являются минимально возможная резекция кости и улучшенное многокомпонентное пористое покрытие. При выборе тактики лечения важно учитывать индивидуальные особенности пациента, такие как индекс массы тела, статус курения, коморбидность и другие переменные, которые могут помочь прогнозировать результаты и выживание имплантов. Кроме того, выбор тактики лечения и протеза должен быть обусловлен осведомленностью хирурга в конструктивных особенностях протезов, а также должен учитывать их на-
личие.
Background. The purpose was to conduct a systematic review and meta-analysis of the results of total ankle arthroplasty in terms of survival rates of various implants, the time and number of revisions, the nature of complications. Materials and methods. Data from open national medical registers of Scandinavian countries (Norway, Sweden, Finland), New Zealand, Australia, etс. were used, as well as articles, scientific works in specialized professional publications, abstracts, open electronic databases, databases of the USA National Library of Medicine — Medline for the last 15 years. Statistical analysis was used taking into account survival and revision evaluations by the Kaplan-Meier method, dispersion analysis, nonparametric analysis of the Spearman rank correlation. Results. The general trends shown in the study indicate a predictable risk of revision in 10–15 % of patients by the end of 5 years after arthroplasty and in up to 20–30 % — by the end of 10 years. In most studies, revision arthroplasty or arthrodesis were considered as the endpoint in determining survival rates. However, if the period of time before the revision is considered as the endpoint for a negative result, the survival rates of the endoprosthesis are further reduced. In addition to aseptic instability and infectious complications, progressive pain syndrome is another problem that can jeopardize the clinical outcomes. Conclusions. Three-component prostheses with mobile polyethylene insert and cementless type of fixation have better results and are characterized by greater survival in comparison with prostheses of the previous generations. The key elements of modern designs are the minimally possible bone resection and improved multicomponent porous coating. When choosing treatment, it is important to take into account the individual characteristics of the patient, such as body mass index, smoking status, comorbidity and other variables that can help predict the results and survival of implants. In addition, the choice of treatment and prosthesis should be conditioned by the knowledge of the surgeon about the constructive features of the prosthesis, as well as their availability.
Вступ
Артродез традиційно був золотим стандартом у лікуванні кінцевих стадій остеоартрозу гомілковостопного суглоба. Однак з огляду на удосконалення конструкцій ендопротезів і покращення наближених і середньострокових результатів ендопротезування гомілково–стопного суглоба цікавість до цього питання зростає. У даному дослідженні будуть розглянуті й проаналізовані результати ендопротезування гомілковостопного суглоба за даними відкритих реєстрів, опублікованих дослідницьких статей і оглядів з метою визначення сучасних особливостей, тенденцій, виживаності різних типів протезів і можливих ускладнень.
Тотальне ендопротезування гомілковостопного суглоба може здійснюватися двома видами конструкцій: з фіксованою до великогомілкового компонента поліетиленовою вставкою (фіксований підшипник) і мобільною вставкою. У першому поколінні конструкція протеза була суцільною, з обмеженою рухомістю й цементним типом фіксації. У конструкціях другого-третього поколінь застосовують безцементний спосіб фіксації й здебільшого мобільну поліетиленову вставку, що виконує роль підшипника. Конструкції протезів нового покоління мають дво- і трикомпонентні варіанти (з фіксованою й нефіксованою поліетиленовою вставкою відповідно). У 2007 році, після 7-річного клінічного випробування в США, Управління з контролю за продуктами й ліками (FDA) затвердило модель першого ендопротеза гомілковостопного суглоба з мобільною вставкою на базі моделі протеза Scandinavian total ankle replacement (STAR). Попередні конструкції мали цементний тип фіксації. Інші безцементні конструкції з фіксованою вставкою не були схвалені управлінням з контролю за продуктами й ліками.
Більшість трикомпонентних протезів мають плаский великогомілковий компонент з гладкою поверхнею для поліетиленової вставки, що забезпечує ковзання. Форма поліетиленової вставки збігається з таранним компонентом [1]. Можливість зміщення вставки в медіальний чи латеральний бік забезпечує максимальне згинання й розгинання в гомілково–стопному суглобі [2].
Тотальне ендопротезування гомілковостопного суглоба з використанням трикомпонентного протеза теоретично має переваги перед двохкомпонентною конструкцією щодо кінематики й механіки, оскільки забезпечує повну конгруентність поверхонь без обмеження ротаційних рухів у суглобі [3]. Також ця конструкція створює менше навантаження на місце контакту протеза й кістки [4].
Двокомпонентні протези мають одну поверхню ковзання, тоді як трикомпонентні конструкції мають дві окремі поверхні ковзання для кожного з компонентів (таранного й великогомілкового) [5], тому теоретично двокомпонентний протез створює більше обмежень через невідповідність поверхонь купола таранної кістки й поліетиленової вставки. Також це обмеження збільшує навантаження на місце контакту протеза й кістки [6].
Водночас більш природний дизайн трикомпонентних протезів збільшує ризик нестабільності, втрату кісткової маси через механічний вплив і імпічмент при максимальній амплітуді рухів [7]. З кожним поколінням конструкція протеза коригується. Крім того, для отримання кращого результату важливим є баланс м’яких тканин і навчання пацієнта [8].
Виділяють дві основні причини ранньої неспроможності трикомпонентного протеза: порушення стабільності фіксації «кістка — імплант», а також зношування поліетиленової вставки. Специфічні ускладнення ендопротезування включають потенційний ризик вторинного перелому кісточок після резекції частини великогомілкової кістки при встановленні великогомілкового компонента [9–11]. Питання загоєння операційної рани також залишається відкритим [12], однак частота таких ускладнень зменшується при зростанні досвіду хірургів [13].
При ендопротезуванні ранні результати демонструють кращу функцію кінцівки порівняно з артродезом гомілковостопного суглоба [14], однак у віддаленому періоді (5–10 років) число ускладнень після ендопротезування гомілковостопного суглоба залишається істотним [15]. За даними 5–8-річної давнини, середня виживаність ендопротезованих гомілковостопних суглобів у 8–10-річний період не перевищувала 60–70 %. Дослідження останніх років вказують на підвищення виживаності імплантів до 80–90 %, що пов’язано з набуттям більшого досвіду у виборі показань до ендопротезування, вдосконаленням конструкцій ендопротезів і хірургічної техніки.
Усе вищевказане обумовлює необхідність чіткого диференційованого підходу при виборі тактики лікування пацієнтів з ураженнями гомілковостопного суглоба на пізніх стадіях з урахуванням особливостей біомеханіки, коморбідності, прогнозу виживаності імпланта, досвіду хірурга, його обізнаності з сучасними конструкціями ендопротезів і показаннями до їх застосування [15].
Мета: провести систематичний огляд і метааналіз результатів тотального ендопротезування гомілковостопного суглоба за показниками виживаності різних конструкцій ендопротезів, часу й кількості ревізій, характеру ускладнень.
Матеріали та методи
Використані дані відкритих національних медичних реєстрів країн Скандинавії (Норвегії, Швеції, Фінляндії), Нової Зеландії, Австралії та ін.; статті, наукові публікації в спеціалізованих фахових виданнях, реферати, відкриті електронні бази даних, бази даних Національної медичної бібліотеки США Medline за останні 15 років. Застосовувався статистичний аналіз з урахуванням оцінки виживаності й ревізій методом Каплана — Мейєра, дисперсійний аналіз, непараметричний аналіз рангової кореляції Спірмена.
Результати та обговорення
Сьогодні у світі найчастіше застосовуються ендопротези гомілковостопного суглоба другого-третього покоління. Серед них найбільш широкого застосування набули:
1) Agility (DePuy, Warsaw, Indiana);
2) Buechel-Pappas (ВР; Endotec, South Orange, New Jersey);
3) Hintegra (Newdeal SA, Lyon, France);
4) Mobility (DePuy — знятий з виробництва з червня 2014 року);
5) Salto Talaris Total Ankle Prosthesis (Tornier, Stafford, Texas);
6) Scandinavian Total Ankle Replacement prosthesis (Waldemar Link, Hamburg, Germany).
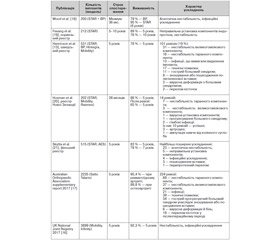
Значна кількість досліджень присвячена порівнянню різних конструкцій ендопротезів гомілковостопного суглоба між собою (табл. 1).
Найбільшу кількість спостережень подано в Національному спільному реєстрі для Англії, Уельсу, Північної Ірландії й острова Мен (National Joint Registry for England, Wales, Northern Ireland and the Isle of Man). Він включає аналіз результатів 3899 первинних ендопротезувань гомілковостопних суглобів, що виконувався в період між 2010 і 2016 роками [16]. Середній вік пацієнтів становив 68 років, а модель протезу Mobility використовувалась найчастіше (28,9 % усіх артропластик). Дана модель була вилучена з ринку з червня 2014 року. Оцінка Каплана — Мейера показала сукупну частоту ревізій у 7,7 % упродовж шестирічного періоду. Асептична нестабільність компонентів ендопротеза була найчастішою причиною ревізій. Відсутність детального аналізу причин ревізій була визначена як проблема, а висновки щодо аналізу виживання імпланта визнані ненадійними.
Австралійська ортопедична асоціація подала аналіз усіх артропластик гомілковостопного суглоба в період із липня 2006 року по грудень 2016 року [17]. За даний період було виконано 2235 ендопротезувань гомілковостопного суглоба (39 % жінок і 61 % чоловіків). Найбільша вікова група — 65–74 роки (медіана — 66 років). Найпоширенішим показанням для ендопротезування був остеоартрит (92,8 %), на другому місці — ревматоїдний артрит (5,5 %). Протез Salto Talaris найбільш часто використовувався для артропластики. Загальна кількість ревізій за 5 років становила 4,6 % при ревматоїдному артриті, а при остеоартриті — 10,2 %. Отже, дані австралійського спільного реєстру підтверджують думку про те, що пацієнти з ревматоїдним артритом мають значно меншу частоту ревізій порівняно з тими, у кого є остеоартрит. Найпоширенішим показанням для ревізії була асептична нестабільність компонентів ендопротеза на тлі локального остеопорозу або лізису кісток (29,2 % випадків). Дані австралійського спільного реєстру були другою за величиною вибіркою серед розглянутих звітів.
В огляді 531 випадку ендопротезування зі шведського реєстра [13] проведено порівняння таких моделей ендопротезів: STAR — 318, BP — 92, AES — 69, Hintegra — 29, Mobility (DePuy) — 23. Було виконано аналіз причин 101 випадку ревізійного ендопротезування: 31 проведено через асептичну нестабільність компонентів; 16 — через нестабільність, що супроводжувалася зміщенням поліетиленової вставки; 13 — через розвиток раннього або пізнього інфекційного ускладнення, що потребувало видалення імпланта; 17 — через наявність технічних помилок при встановленні конструкції ендопротеза (неправильна позиція компонентів); 11 — через прогресування больового синдрому з невиявлених причин; 8 — через надмірне зношування або пошкодження поліетиленової вставки; 3 — через розвиток варусної деформації з больовим синдромом; 2 — через перелом кісточок гомілки в післяопераційному періоді. Загальна 5-річна виживаність даної групи становила 78 %. Виявлено, що частота ревізій була більшою для протезів STAR, при цьому авторами було зафіксовано факт, що ці протези були поставлені хірургами в період стажування, які не мали достатнього досвіду роботи з конструкцією [10]. Для трьох хірургів, які ставили переважно протези STAR, виживаність протезів зросла після перших 30 прооперованих пацієнтів і в середньому становила 86 % за 5 років [13].
Wood із співавт. [18] порівняли дві системи ендопротезів гомілковостопного суглоба (BP і STAR) у рандомізованому проспективному дослідженні. Було проведено 200 оперативних втручань у єдиному центрі протягом 3 років із мінімальним терміном спостереження 36 місяців. 16 ендопротезів (18 %) зазнали ревізії, з них 12 — BP і 4 — STAR. Шестирічна виживаність ендопротезів BP становила 79 %, а STAR — 95 %. Наявність варусної або вальгусної деформації мала значний вплив (Р = 0,02) на виживаність імплантованих ендопротезів в обох групах, при тому що ймовірність ревізії зростала зі збільшенням рівня деформації. Це частково відповідає дійсності в тому випадку, коли деформація до операції становила понад 15°, що призводить до прогнозованої неспроможності в найближчі 6 років (10 % — STAR і 25 % — BP) [18].
За даними норвезького реєстру, серед 212 ендопротезів 5-річна й 10-річна виживаність становить 89 і 76 % відповідно [19]. Середній час до ревізії становив 2,3 року. 32 протези були фіксовані за допомогою цементу TPR (Thompson Parkridge Richards), інші протези були з безцементним типом фіксації — STAR. Виживаність протезів була однаковою для обох типів імплантів. Не було виявлено статистичної залежності між частотою ревізійних ендопротезувань і віком, статтю, типом протеза або діагнозом. Найбільш частими причинами ревізії були неправильне розташування компонентів протеза й асептична нестабільність [19].
За даними національного реєстру Нової Зеландії було вивчено результати 202 випадків заміни гомілковостопного суглоба протягом 6 років [20]. Термін спостереження після операції становив у середньому 28 місяців, дослідження ретроспективне. Конструкції встановлених протезів були такими: 117 — Agility; 45 — STAR; 29 — Mobility; 11 — Rames. Було виконано 14 ревізій (7 %), із них 7 — через розвиток нестабільності таранного компонента, 3 — великогомілкового компонента, 1 — через неправильну варусну установку протеза і 1 — через прогресування больового синдрому неясного генезу. Два протези були видалені внаслідок розвитку глибокого інфекційного ускладнення. У 10 випадках ревізійне протезування виявилося вдалим, у 3 випадках було виконано артродез. Аналіз виживаності Каплана — Мейєра в даному дослідженні показав 5-річну виживаність ендопротезів на рівні 86 %. Дисперсійний аналіз показав значний ефект залежно від типу протеза (Р = 0,005).
Ендопротези моделі Rasmes показали нижчі результати, ніж Agility (Р = 0,001), STAR (Р = 0,001) і Mobility (Р = 0,002). Також не виявлено статистичної залежності між виживаністю імплантованих конструкцій і віком, статтю, діагнозом, попередніми операціями або досвідом хірурга (Р > 0,05) [20].
Згідно з даними, оприлюдненими у фінському реєстрі, за 5-річний період серед 645 ендопротезувань 573 (89 %) були первинними і 11 % (72) — ревізійними [21]. Порівнювалися безцементні ендопротези третього покоління з подвійним покриттям STAR і AES. У цьому дослідженні розглядалися результати 515 пацієнтів із первинно протезованим суглобом. Не було виявлено ніяких відмінностей у виживаності згідно з аналізом Каплана — Мейера. 5-річна виживаність становила 83 % (при застосуванні ревізії в будь-якому проблемному випадку) і 95 % (якщо ревізія застосовується тільки в разі асептичної нестабільності). Так само, як і в попередньому дослідженні, не було виявлено впливу на статистику віку, статі, типу протеза або діагнозу, попередніх операцій або досвіду хірурга. Під час періоду дослідження було виконано 59 ревізій. 7-річна виживаність цієї когорти становила 78 %. Найбільш часта причина для ревізії — нестабільність (23 випадки, 39 %), неправильна установка компонентів (5 випадків, 8 %), інфекція (4 випадки, 7 %), пошкодження поліетиленової вставки (3 випадки, 5 %) і перипротезний перелом (1 випадок, 2 %).
Висновки
1. Дані реєстрів різних країн показують великі відмінності в загальному показнику виживаності ендопротезів гомілковостопного суглоба. У більшості реєстрів асептична нестабільність компонентів, порушення хірургічної техніки й інфекційні ускладнення є найбільш частими причинами ревізій. Перевага використання даних реєстрів полягає в тому, що вони надають великі вибірки й дозволяють визначити певні тенденції. Обмеженість даних реєстрів пов’язана з їх якістю, що обумовлює можливу неповноту даних щодо випадків первинного або ревізійного ендопротезування. Іншим негативним фактором реєстрів є відставання надходження, аналізу й публікації даних. Це означає, що можлива затримка даних, які вкажуть на катастрофічні збої певного типу ендопротеза, як це було з конструкцією Mobility, а також із протезами першого покоління. Ще одним важливим недоліком даних, отриманих із реєстрів, є відсутність відомостей про оцінку результатів ендопротезування пацієнтами, а також даних рентгенологічних досліджень.
2. Як демонструє метааналіз, у Національному спільному реєстрі для Англії, Уельсу, Північної Ірландії й острова Мен подано відомості про найбільшу кількість випадків ендопротезування гомілковостопного суглоба. При цьому останні дані про тотальну артропластику вносилися в реєстр у 2008 році. Отже, найближчими роками повинні з’явитися 10-річні результати та їх аналіз. Суперечливими є дані про те, чи мають пацієнти з ревматоїдним артритом кращі результати порівняно з тими, кому ендопртезування гомілково-стопного суглоба виконувалося на тлі первинного або післятравматичного остеоартрозу. Кращі результати в пацієнтів із ревматоїдним артритом, що бачимо в деяких дослідженнях, можуть бути пов’язані з тим, що в таких пацієнтів нижчі функціональні вимоги.
3. На сьогодні загальні тенденції, що виявляються в проведеному дослідженні, вказують на прогнозовану можливість ревізії в 10–15 % пацієнтів до кінця 5 років і до 20–30 % — до кінця 10 років. Більшість досліджень розглядала ревізійне ендопротезування або артродез як кінцеву точку при обчисленні показників виживання. Проте якщо період до ревізії розглядається як кінцева точка для негативного результату, то показники виживання ендопротеза ще більше знижуються. Крім асептичної нестабільності й інфекційних ускладнень, прогресуючий больовий синдром є ще однією проблемою, яка може поставити під загрозу клінічні результати.
4. Виявлені тенденції вказують на те, що трикомпонентні протези з мобільною поліетиленовою вставкою й безцементним типом фіксації мають кращі результати й характеризуються більшою виживаністю порівняно з протезами минулих поколінь. Ключовими елементами сучасного дизайну є мінімально можлива резекція кістки й покращене багатокомпонентне пористе покриття. Однак на сьогодні немає переконливих доказів для того, щоб рекомендувати одну конкретну конструкцію серед наявних на даний час протезів. Постійно триває робота з удосконалення існуючих конструкцій з метою покращання виживання й отримання результатів, порівнянних з такими при ендопротезуванні кульшового й колінного суглобів.
5. При виборі тактики лікування обраної категорії пацієнтів важливо враховувати індивідуальні особливості пацієнта, такі як індекс маси тіла, статус куріння, коморбідність та інші змінні, що можуть допомогти прогнозувати результати й виживання імплантатів. Крім того, на кінцевий результат значний вплив справляють хірургічна техніка й досвід хірурга, тому вибір тактики лікування й протеза повинен бути зумовлений обізнаністю хірурга з конструктивними особливостями протезів і має враховувати їх наявність.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Kofoed H. Scandinavian Total Ankle Replacement (STAR) // Clin. Orthop. Relat. Res. — 2004. — 424. — 73-79. [PubMed].
2. Bonasia D.E., Dettoni F., Femino J.E. et al. Total ankle replacement: why, when and how? // Iowa Orthop. J. — 2010. — 30. — 119-130.
3. Cenni F., Leardini A., Belvedere C. et al. Kinematics of the three components of a total ankle replacement: in vivo fluoroscopic analysis // Foot Ankle Int. — 2012. — 33(4). — 290-300.
4. Leardini A., O’Connor J., Catani F. et al. Mobility of the human ankle and the design of total ankle replacement // Clin. Orthop. Relat. Res. — 2004. — 424. — 39-46.
5. Cracchiolo A. 3rd, DeOrio J.K. Design features of current total ankle replacements: implants and instrumentation // J. Am. Acad. Orthop. Surg. — 2008. — 16(9). — 530-540.
6. Leszko F., Komistek R.D., Mahfouz M.R. et al. In vivo kinematics of the salto total ankle prosthesis // Foot Ankle Int. — 2008. — 29(11). — 1117-1125.
7. Chou L.B., Coughlin M.T., Hansen S. Jr et al. Osteoarthritis of the ankle: the role of arthroplasty // J. Am. Acad. Orthop. Surg. — 2008. — 16(5). — 249-259.
8. Giannini S., Romagnoli M., O’Connor J.J. et al. Total ankle replacement compatible with ligament function produces mobility, good clinical scores, and low complication rates: an early clinical assessment // Clin. Orthop. Relat. Res. — 2010. — 468(10). — 2746-2753.
9. McGarvey W.C., Clanton T., Lunz D. Malleolar fracture after total ankle arthroplasty: a comparison of two designs // Clin. Orthop. Relat. Res. — 2004. — 424. — 104-110.
10. Murnaghan J.M., Warnock D.S., Henderson S.A. Total ankle replacement. Early experiences with STAR prosthesis // Ulster Med. J. — 2005. — 74(1). — 9-13.
11. Newton S.E. 3rd. Total ankle arthroplasty. Clinical study of fifty cases // J. Bone Joint Surg. Am. — 1982. — 64(1). — 104-111.
12. Wood P.L., Deakin S. Total ankle replacement. The results in 200 ankles // J. Bone Joint Surg. Br. — 2003. — 85(3). — 334-341.
13. Henricson A., Skoog A., Carlsson A. The Swedish ankle arthroplasty register: an analysis of 531 arthroplasties between 1993 and 2005 // Acta Orthop. — 2007. — 78(5). — 569-574.
14. Saltzman C.L., Mann R.A., Ahrens J.E. et al. Prospective controlled trial of STAR total ankle replacement versus ankle fusion: initial results // Foot Ankle Int. — 2009. — 30(7). — 579-596.
15. Myerson M., Mroczek K. Perioperative complications of total ankle arthroplasty // Foot Ankle Int. — 2003. — 24(1). — 17-21.
16. National Joint Registry for England, Wales and Northern Ireland // NJR 14th annual report. — 2017. — http://www.njrcentre.org.uk/njrcentre/NewsandEvents/NJR14thAnnualReportrecordnumberofproceduresduring201617/tabid/1453/Default.aspx. Аccessed: 11 January 2017. [Ref list].
17. Australian Orthopaedic Association. Demographics and Outcome of Ankle Arthroplasty. 2016. — https://aoanjrr.sahmri.com/annual-reports-2016/supplementary. Аccessed: 15 June 2017. [Ref list].
18. Wood P.L., Sutton C., Mishra V. et al. A randomised, controlled trial of two mobile-bearing total ankle replacements // J. Bone Joint Surg. Br. — 2009. — 91(1). — 69-74.
19. Fevang B.T., Lie S.A., Havelin L.I. et al. 257 ankle arthroplasties performed in Norway between 1994 and 2005 // Acta Orthop. — 2007. — 78(5). — 575-583.
20. Hosman A.H., Mason R.B., Hobbs T. et al. A New Zealand national joint registry review of 202 total ankle replacements followed for up to 6 years // Acta Orthop. — 2007. — 78(5). — 584-591.
21. Skytta E.T., Koivu H., Eskelinen A. et al. Total ankle replacement: a population-based study of 515 cases from the Finnish Arthroplasty Register // Acta Orthop. — 2010. — 81(1). — 114-118.

/93-1.jpg)