Журнал «Травма» Том 18, №5, 2017
Вернуться к номеру
Варианты строения вертлужной впадины и виды диспластической децентрации головки бедренной коcти во фронтальной плоскости
Авторы: Зеленецкий И.Б.(1), Корольков А.И.(2), Мителева З.М.(2), Онищенко А.В.(2), Снисаренко П.И.(3)
(1) — Харьковская медицинская академия последипломного образования МЗ Украины, г. Харьков, Украина
(2) — ГУ «Институт патологии позвоночника и суставов им. проф. М.И. Ситенко НАМНУ», г. Харьков, Украина
(3) — КУЗ НГС «Николаевская городская больница № 3», г. Николаев, Украина
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
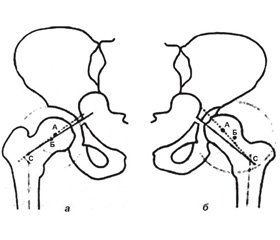
Метою роботи було вивчити та порівняти на основі променевих методів дослідження особливості орієнтації проксимального відділу стегнової кістки і кульшової западини у фронтальній площині в нормі і при дисплазії кульшового суглоба. Матеріали та методи. У 126 дітей віком від 6 до 16 років аналізуються рентгенологічні характеристики кульшового суглоба у фронтальній площині (кут антеторсії стегнової кістки, кут фронтальної інклінації кульшової западини, кут фронтальної відповідності), які досліджені за допомогою комп’ютерної томографії. Діти були розподілені на дві групи: 51 дитина без патології кульшового суглоба і 75 дітей з однобічним вродженим підвивихом стегна. Результати. У пацієнтів із вродженим підвивихом стегна кут антеторсії стегнової кістки був у 1,5–1,9 раза більшим від норми. Кут фронтальної інклінації кульшової западини та кут фронтальної відповідності у всіх вікових групах зменшені. Аналіз будови форми кульшової западини в разі підвивиху стегна виявив 5 типів недорозвинення кульшової западини: найбільш частий тип недорозвинення кульшової западини — недорозвинення її переднього краю спостерігався в 40 % випадків; другим за частотою було недорозвинення передньоверхнього краю — у 31 %; набагато рідше зустрічалося недорозвинення верхнього краю кульшової западини — у 18 %, повне її недорозвинення відмічалося в 7 % і недорозвинення її заднього краю — у 4 % випадків. Висновки. Отримані дані обстеження дітей із підвивихом стегна дозволили нам до відомих видів децентрації головки стегнової кістки у вертикальній площині додати ще два її варіанти у фронтальній площині: передній і задній, що дає змогу більш адекватно оцінити патологічні зміни з боку компонентів кульшового суглоба і коректно спланувати потрібні хірургічні втручання з урахуванням усіх змін у тривимірній системі координат.
Целью работы было изучить и сравнить на основе лучевых методов исследования особенности ориентации проксимального отдела бедренной кости и вертлужной впадины во фронтальной плоскости в норме и при дисплазии тазобедренного сустава. Материалы и методы. У 126 детей в возрасте от 6 до 16 лет анализируются рентгенологические характеристики тазобедренного сустава во фронтальной плоскости (угол антеторсии бедренной кости, угол передней инклинации вертлужной впадины, угол переднего соответствия), которые исследованы с помощью компьютерной томографии. Дети были разделены на две группы: 51 ребенок без патологии тазобедренного сустава и 75 детей с односторонним врожденным подвывихом бедра. Результаты. У пациентов с врожденным подвывихом бедра угол антеторсии бедренной кости был в 1,5–1,9 раза больше нормы. Угол фронтальной инклинации вертлужной впадины и угол переднего соответствия во всех возрастных группах уменьшены. Анализ строения формы вертлужной впадины при подвывихе бедра обнаружил 5 типов недоразвития вертлужной впадины: наиболее частый тип недоразвития вертлужной впадины — недоразвитие ее переднего края наблюдалось в 40 % случаев; вторым по частоте было недоразвитие передневерхнего края — в 31 %; значительно реже встречалось недоразвитие верхнего края вертлужной впадины — в 18 %, полное ее недоразвитие отмечалось в 7 % и недоразвитие ее заднего края — в 4 % случаев. Выводы. Полученные данные обследования детей с подвывихом бедра позволили нам к известным видам децентрации головки бедренной кости в вертикальной плоскости добавить еще два ее варианта во фронтальной плоскости: передний и задний, что позволяет более адекватно оценить патологические изменения со стороны компонентов тазобедренного сустава и корректно спланировать необходимые хирургические вмешательства с учетом всех изменений в трехмерной системе координат.
Background. The purpose of the study was to examine and compare, using radial research methods, the features of the orientation of the proximal part of the femur and the acetabulum in the frontal plane normally and in hip dysplasia. Materials and methods. The radiographic features of the hip joint in the frontal plane (femoral antetorsia angle, frontal inclination angle, frontal alignment angle) are analyzed in 126 children aged 6 to 16 years, which are examined using computed tomography. Patients were divided into two groups: 51 children without hip joint pathology and 75 — with unilateral congenital hip subluxation. Results. In patients with congenital hip subluxation, the femoral antetorsia angle was 1.5–1.9 times higher than the norm. The angle of the frontal acetabular inclination and frontal compliance angle in all age groups were reduced. Analysis of the acetabular structure in hip subluxation revealed 5 types of acetabular hypoplasia: the most common type of acetabular hypoplasia (40 %) was the underdevelopment of its anterior edge; second by incidence — underdevelopment of the anterosuperior edge (31 %); much less common was underdevelopment of the upper edge of the acetabulum — in 18 % of patients, total underdevelopment was detected in 7 % of cases, and hypoplasia of the posterior edge — in 4 %. Conclusions. The data obtained in children with hip subluxation made it possible to add to the certain types of the femoral head decentration in the vertical plane another two its types in the frontal plane: anterior and posterior, allowing more adequately assess the pathological changes in the components of the hip joint and properly plan the necessary surgical interventions, with all the changes in a three-dimensional coordinate system.
дисплазія кульшового суглоба; децентрація головки стегнової кістки у фронтальній площині
дисплазия тазобедренного сустава; децентрация головки бедренной кости во фронтальной плоскости
hip dysplasia; decentration of the femoral head in the frontal plane

/104-1.jpg)
/105-1.jpg)
/105-2.jpg)
/106-1.jpg)
/106-2.jpg)
/107-1.jpg)
/108-1.jpg)
/108-2.jpg)