Международный эндокринологический журнал Том 21, №6, 2025
Вернуться к номеру
Лобектомія щитоподібної залози в дитячому віці: клінічний випадок папілярної карциноми
Авторы: Teuta Mulla Goga (1, 2), Afrim Zeqiraj (2, 3), Dafina Zeqiraj (1, 2, 4)
(1) - Regional Hospital, Peja, Kosovo
(2) - Policlinic and Laboratory Alpha, Peja, Kosovo
(3) - UBT-Higher Education Institution, Prishtina, Kosovo
(4) - University of Tetovo, Republic of North Macedonia
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
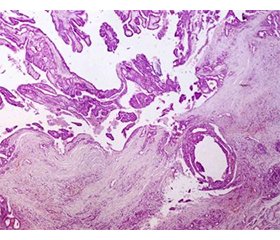
Папілярна карцинома щитоподібної залози (ПКЩЗ) є найпоширенішою формою раку щитоподібної залози в дітей, хоча її маніфестація в цій віковій групі залишається рідкісною. ПКЩЗ, незважаючи на хороший прогноз, у дітей може мати більш агресивний перебіг, ніж у дорослих. Діагностичний процес полягає в проведенні фізикального огляду, ультразвукового дослідження (УЗД) і тонкоголкової аспіраційної пункційної біопсії (ТАПБ) для цитологічної оцінки за допомогою системи Bethesda. Стандартним методом лікування ПКЩЗ є хірургічне втручання — лобектомія або тотальна тиреоїдектомія залежно від поширення захворювання, цитологічних знахідок та профілю пацієнта. Наведено клінічний випадок підозри на вузол щитоподібної залози в 9-річної дівчинки, лікування якої за допомогою лобектомії було успішним. Під час УЗД виявилено щільний, гіпоехогенний вузол із мікрокальцинатами в правій частці щитоподібної залози. За даними ТАПБ отримано результат: категорія V згідно з класифікацією Bethesda (підозра на папілярну карциному). Після комплексного обстеження медичною командою (ендокринолог, хірург, цитопатолог, рентгенолог, дитячий онколог) було прийнято рішення про проведення правобічної лобектомії щитоподібної залози як із діагностичною, так і терапевтичною метою. Під час операції виявлено чітко відмежований вузол без ознак інвазії в навколишні тканини. Гістопатологічний аналіз підтвердив діагноз ПКЩЗ, фолікулярний варіант, без судинної або екстратиреоїдної інвазії та без метастазів у досліджуваних лімфатичних вузлах. Ці дані свідчать про локалізовану форму захворювання з відмінним прогнозом. Після втручання пацієнтка виписана з клініки без ускладнень: життєво важливі параметри залишалися стабільними, не було жодних ознак кровотечі або місцевої інфекції, контрольне УЗД через 6 тижнів не показало залишкових утворень, а структура лівої частки та навколишніх тканин була нормальною. Не виникло потреби в тотальній тиреоїдектомії або терапії радіоактивним йодом відповідно до чинних протоколів щодо локалізованих випадків. Обговорюється важливість ранньої діагностики, відповідного хірургічного лікування й ретельного клінічного спостереження, а також роль багатопрофільної команди у веденні дітей із раком ендокринної системи.
Papillary thyroid carcinoma (PTC) is the most common form of thyroid cancer in children, although its presentation in this age group remains rare. PTC, despite having a good prognosis, can present more aggressively in children than in adults. Diagnosis typically begins with physical examination and ultrasound, followed by fine-needle aspiration biopsy (FNAB) for cytological assessment using the Bethesda system. Standard treatment for PTC is surgery — lobectomy or total thyroidectomy depending on disease spread, cytological findings, and patient profile. This paper presents the clinical case of a 9-year-old female patient with a suspicious thyroid nodule, successfully treated through thyroid lobectomy. Ultrasound revealed a solid, hypoechoic nodule with microcalcifications in the right thyroid lobe. FNAB returned a Bethesda V classification, raising suspicion for papillary carcinoma. After a multidisciplinary evaluation by the medical team (endocrinologist, surgeon, cytopathologist, radiologist, pediatric oncologist), a right thyroid lobectomy was decided upon for both diagnostic and therapeutic purposes. During surgery, a well-confined nodule was identified with no apparent invasion into surrounding tissues. Histopathological analysis confirmed papillary thyroid carcinoma, follicular variant, no vascular or extrathyroidal invasion, no metastases in the examined lymph nodes. These findings suggested a localized disease form with an excellent prognosis. Following the intervention, the patient recovered without complications: vital parameters remained stable, with no signs of bleeding or local infection; follow-up ultrasound at 6 weeks showed no residual formations, and normal structure of the left lobe and surrounding tissues. There was no need for total thyroidectomy or radioactive iodine therapy, in accordance with current protocols for localized cases. The importance of early diagnosis, appropriate surgical treatment, and careful clinical follow-up is discussed, as well as the role of a multidisciplinary team in managing pediatric endocrine oncology cases.
щитоподібна залоза; папілярна карцинома; дитинство; лобектомія; клінічний випадок
thyroid; papillary carcinoma; childhood; lobectomy; case study
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Francis GL, Waguespack SG, Bauer AJ, Angelos P, Benvenga S, et al.; American Thyroid Association Guidelines Task Force. Management guidelines for children with thyroid nodules and differentiated thyroid cancer. Thyroid. 2015;25(7):716-59. doi: 10.1089/thy.2014.0460.
- Cherella CE, Wassner AJ. Pediatric thyroid cancer: recent developments. Best Pract Res Clin Endocrinol Metab. 2023;37(1):101715. doi: 10.1016/j.beem.2022.101715.
- Prasad PK, Mahajan P, Hawkins DS, Mostoufi-Moab S, Venkatramani R. Management of pediatric differentiated thyroid cancer: an overview for the pediatric oncologist. Pediatr Blood Cancer. 2020;67(6):e28141. doi: 10.1002/pbc.28141.
- Hanley P, Lord K, Bauer AJ. Thyroid disorders in children and adolescents: a review. JAMA Pediatr. 2016;170(10):1008-19. doi: 10.1001/jamapediatrics.2016.0486.
- Borysewicz-Sańczyk H, Pasławska M, Zdrodowska M, Sawicka B, Pomaski J, et al. Childhood thyroid carcinoma — single-centre experience. Endokrynol Pol. 2021;72(6):676-77. doi: 10.5603/ep.a2021.0086.
- Cibas ES, Ali SZ. The 2017 Bethesda system for reporting thyroid cytopathology. Thyroid. 2017;27(11):1341-46. doi: 10.1089/thy.2017.0500.
- Karapanou O, Tzanela M, Vlassopoulou B, Kanaka-Gantenbein C. Differentiated thyroid cancer in childhood: a literature update. Hormones (Athens). 2017;16(4):381-87. doi: 10.14310/horm.2002.1758.
- Tamam M, Uyanik E, Edís N, Mulazimoglu M, Ozpacaci T. Differentiated thyroid carcinoma in children: clinical characteristics and long-term follow-up. World J Nucl Med. 2019;19(1):28-35. doi: 10.4103/wjnm.wjnm_15_19.
- Cakir AD, Bucak FT, Tarcin G, Turan H, Ozcan R, et al. Differentiated thyroid cancer in children and adolescents: clinicopathological characteristics of 32 patients followed up in our pediatric endocrinology unit. Sisli Etfal Hastan Tip Bul. 2023;57(2):224-31. doi: 10.14744/semb.2023.09216.
- Vouchara A, Chorti A, Tzikos G, Menni A, Ntouma S, et al. Thyroidectomy in children and adolescents: a systematic review. Gland Surg. 2024;13(5):697-712. doi: 10.21037/gs-24-16.
- Scholfield DW, Lopez J, Badillo ND, Eagan A, Levyn H, et al. Complications of thyroid cancer surgery in pediatric patients at a tertiary cancer center. Ann Surg Oncol. 2023;30(12):7781-88. doi: 10.1245/s10434-023-14079-x.
- Bussières V, Roy S, Deladoey J, Rousseau É, St-Vil D, Piché N. Pediatric thyroidectomy: favorable outcomes can be achieved by a multidisciplinary team of pediatric providers. J Pediatr Surg. 2019;54(3):527-30. doi: 10.1016/j.jpedsurg.2018.06.029.