Журнал «Здоровье ребенка» Том 20, №6, 2025
Вернуться к номеру
Визначальні чинники антибіотикорезистентності при неонатальному сепсисі в лікарні широкого профіля на сході Яви (Індонезія)
Авторы: C.C. Widyaningrum (1, 2), M.T. Utomo (1, 2), B. Utomo (1)
(1) - Airlangga University, Surabaya, Indonesia
(2) - Dr. Soetomo General Academic Hospital, Surabaya, Indonesia
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
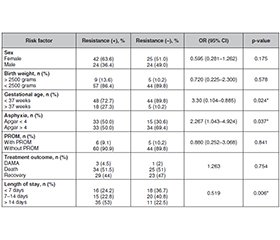
Актуальність. Неонатальний сепсис є провідною причиною захворюваності та смертності новонароджених, причому антибіотикорезистентність є значним фактором, що погіршує клінічні результати. Нераціональне використання антибіотиків призводить до зростання антибіотикорезистентності, тому необхідний аналіз чинників, пов’язаних із нею в новонароджених із сепсисом. Матеріали та методи. Це аналітичне обсерваційне дослідження з ретроспективним підходом проводилося з січня 2023 року по серпень 2024 року. Його учасниками були діти з діагнозом неонатального сепсису, яких лікували у відділенні інтенсивної терапії новонароджених та палаті для немовлят лікарні RSUD Dr. Soetomo (Сурабая, Індонезія). Дані були зібрані із медичних карток пацієнтів. Статистичний аналіз проведено за допомогою програмного забезпечення SPSS із рівнем значущості 95 % (p < 0,05). Результати. Зі 115 учасників дослідження більшість були народжені шляхом кесаревого розтину (83 %) та мали низьку масу тіла при народженні (< 2500 грамів; 87,8 % випадків). Домінували дівчатка — 57 %. У більшості пацієнтів спостерігалися такі клінічні симптоми, як лихоманка та респіраторний дистрес (76,5 %). Аналіз показав статистично значущий зв’язок недоношеності та асфіксії з антибіотикорезистентністю (p < 0,05), а також кореляцію між останньою і тривалим перебуванням у стаціонарі (p < 0,05). Основним збудником у випадку резистентності була Klebsiella pneumoniae ESBL. Висновки. Недоношеність та асфіксія є ключовими факторами ризику, що призводять до підвищення антибіотикорезистентності в новонароджених із неонатальним сепсисом, а антибіотикорезистентність, у свою чергу, пов’язана з тривалим перебуванням у стаціонарі. Оптимізація програм контролю антибіотикорезистентності необхідна для підвищення ефективності терапії та зменшення впливу антибіотикорезистентності в новонароджених.
Background. Neonatal sepsis is a leading cause of morbidity and mortality in neonates, with antibiotic resistance being a significant factor that worsens clinical outcomes. Inappropriate antibiotic use contributes to the rise of antibiotic resistance. Therefore, an evaluation of the factors associated with antibiotic resistance in neonates with neonatal sepsis is necessary. Materials and methods. This analytical observational study with a retrospective approach was conducted from January 2023 to August 2024. Its subjects were newborns diagnosed with neonatal sepsis and treated in the NICU and Infant Ward of RSUD Dr. Soetomo (Surabaya, Indonesia). Data were collected from patient medical records, and statistical analysis was performed using SPSS software with a significance level of 95 % (p < 0.05). Results. Of all 115 samples, most study subjects were born via caesarean section (83 %) and had low birth weight (< 2500 grams) in 87.8 % of cases. Female neonates were dominant (57 %). Most cases of neonatal sepsis presented with clinical symptoms such as fever and respiratory distress (76.5 %). Analysis showed a significant association between prematurity and asphyxia with antibiotic resistance (p < 0.05), as well as a correlation between antibiotic resistance and prolonged length of stay (p < 0.05). The primary pathogen identified in resistant cases was Klebsiella pneumoniae ESBL. Conclusions. Prematurity and asphyxia are key risk factors contributing to increased antibiotic resistance in neonates with newborns sepsis, and antibiotic resistance is associated with prolonged length of stay. Optimization of antibiotic resistance control programs is necessary to enhance therapeutic effectiveness and reduce the impact of antibiotic resistance in neonates.
неонатальний сепсис; антибіотикорезистентність; фактори ризику; тривалість госпіталізації
neonatal sepsis; antibiotic resistance; risk factors; length of stay
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Sulistijono E, Ida RVCB, Lintang KS, Kristina KA. Faktor risiko sepsis awitan dini pada neonatus. Jurnal Kedokteran Brawijaya. 2013;27:232-235. doi: 10.21776/ub.jkb.2013.027.04.10.
- Unpublish. Laporan penyebab kematian neonatus di NICU RS dr Soetomo. 2019.
- Stoll BJ, Hansen NI, Sánchez PJ, Faix RG, Poindexter BB, et al. Early onset neonatal sepsis: The burden of group B streptococcal and E. coli disease continues. Pediatrics. 2011;127:817-826. doi: 10.1542/peds.2010-2217.
- Utomo MT. Risk factors of neonatal sepsis: A preliminary study in Dr. Soetomo Hospital. Indonesian Journal of Tropical Infectious Disease. 2010;1:23. doi: 10.20473/ijtid.v1i1.3718.
- KSM Ilmu Kesehatan Anak. Panduan praktik klinis RSUD Dr. Soetomo, Surabaya. 2022. RSUD Dr. Soetomo, Surabaya. 1–5.
- Limato R, Lazarus G, Dernison P, Mudia M, Alamanda M, et al. Optimizing antibiotic use in Indonesia: A systematic review and evidence synthesis to inform opportunities for intervention. Lancet Regional Health — Southeast Asia. 2022;2. doi: 10.1016/j.lansea.2022.05.002.
- World Health Organization. The WHO AWaRe (Access, Watch, Reserve) antibiotic book. Geneva: World Health Organization; 2022.
- Apriyanti YF, Saepudin, Gadzi SMS. Five years outpatients antibiotics consumption at public tertiary hospital in Bengkulu according to access, watch and reserve classification. Jurnal Farmakologi Dan Ilmu Kefarmasian Indonesia. 2023;10:360-368. doi: 10.20473/jfiki.v10i32023.360-368.
- Rallis D, Giapros V, Serbis A, Kosmeri C, Baltogianni M. Fighting antimicrobial resistance in neonatal intensive care units: Rational use of antibiotics in neonatal sepsis. Antibiotics. 2023;12:1-15. doi: 10.3390/antibiotics12030508.
- Murthy S, Godinho MA, Guddattu V, Lewis LES, Nair NS. Risk factors of neonatal sepsis in India: A systematic review and meta-analysis. PloS One. 2019;14(4):e0215683.
- Roy P, Kumar A, Kaur IR, Faridi MMA. Gender differences in outcomes of low birth weight and preterm neonates: The male disadvantage. Journal of Tropical Pediatrics. 2014;60(6):480-481. doi: 10.1093/tropej/fmu042.
- Utomo MT, Mastuti NLPH, Mahiroh H, Aden TY. Clinical manifestations of neonatal sepsis and antibiotics management in newborn at Dr. Soetomo General Hospital Surabaya, Indonesia. International Journal of Research Publications. 2022;96(1):191-198.
- Noah FN, Doya LJ, Jouni O. Perinatal risk factors and early onset of neonatal sepsis. International Journal of Pediatric Research. 2022;8:088.
- Palmeira P, Quinello C, Silveira-Lessa AL, Zago CA, Carneiro-Sampaio M. IgG placental transfer in healthy and pathological pregnancies. Clinical & Developmental Immunology. 2012;2012:985646.
- Fadrian. Antibiotik, infeksi, dan resistensi. 2023. Andalas University Press, Padang.
- Seale AC, Blencowe H, Manu AA, Nair H, Bahl R, et al. Estimates of possible severe bacterial infection in neonates in sub-Saharan Africa, south Asia, and Latin America for 2012: A systematic review and meta-analysis. Lancet Infectious Disease. 2014;14:731-741. doi: 10.1016/S1473-3099(14)70804-7.
- Berardi A, Baroni L, Bacchi-Reggiani ML, Ambretti S, Biasucci G, et al. The burden of early-onset sepsis in Emilia-Romagna (Italy): A 4-year, population-based study. Journal of Maternal-Fetal & Neonatal Medicine. 2016;29:3126-3131.
- Korang SK, Safi S, Gluud C, Lausten-Thomsen U, Jakobsen JC. Antibiotic regimens for neonatal sepsis — a protocol for a systematic review with meta-analysis. Systematic Reviews. 2019;8:306. doi: 10.1186/s13643-019-1207.
- NICE. Neonatal infection: Antibiotics for prevention and treatment. In: NICE Guideline, No. 195. London: National Institute for Health and Care Excellence (NICE); 2024.
- Thomson KM, Dyer C, Liu F, Sands K, Portal E, et al. Effects of antibiotic resistance, drug target attainment, bacterial pathogenicity and virulence, and antibiotic access and affordability on outcomes in neonatal sepsis: An international microbiology and drug evaluation prospective substudy (BARNARDS). Lancet Infectious Disease. 2021;21:1677-1688. doi: 10.1016/S1473-3099(21)00050-5.