Журнал «Здоровье ребенка» Том 20, №2, 2025
Вернуться к номеру
Перинатальні та постнатальні маркери дитячого церебрального паралічу
Авторы: O.B. Bielova (1), S.Yu. Konopliasta (2), A.O. Synytsia (3), S.V. Fedorenko (3), Yu.A. Mykhalska (1, 4)
(1) - Kamianets-Podіlskyi Ivan Ohiienko National University, Kamianets-Podіlskyi, Ukraine
(2) - Dragomanov Ukrainian State University, Kyiv, Ukraine
(3) - Berdyansk State Pedagogical University, Zaporizhzhia, Ukraine
(4) - Kamianets-Podіlskyi City Hospital, Kamianets-Podіlskyi, Ukraine
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
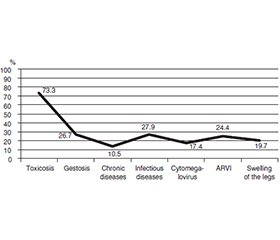
Актуальність. Метою дослідження є виявлення несприятливих факторів перинатального та постнатального періодів, що провокують розвиток дитячого церебрального паралічу. Матеріали та методи. В експериментальному дослідженні використовували теоретичні методи, спрямовані на аналіз результатів наукових досліджень і формування висновків. Емпіричні методи включали аналіз, порівняння, обробку даних, опитування й анкетування батьків дітей із церебральним паралічем. Останнє включало запитання, що охоплювали перинатальний (відомості про батьків, вагітність), інтранатальний (особливості перебігу пологів) і постнатальний (оцінка загального та нейромоторного розвитку дитини) періоди. Вивчали показники перших проявів неврологічної симптоматики й супутніх розладів. Результати. Результати досліджень чітко вказують на те, що перинатальний період розвитку є важливим етапом функціонування плода. Виявлення патологічних факторів дозволяє завчасно запобігти негативним наслідкам. Досліджувані діти з церебральним паралічем перебували в групі високого ризику на перинатальному етапі. Їхні матері під час вагітності страждали на тяжкий токсикоз/гестоз і знаходились у стаціонарі. Стан їхнього здоров’я погіршився через хронічні, інфекційні, вірусні захворювання, набряки кінцівок, що вплинуло на інтранатальний період, зокрема перебіг пологів, які часто потребували медикаментозної або механічної стимуляції. У новонароджених виявлено гіпоксію, асфіксію та ішемію. Характерними для них були дефіцит маси тіла, низький зріст, потреба у штучному вигодовуванні, тривалий хворобливий стан. Діти з церебральним паралічем по-різному розвивалися в постнатальному періоді, у більшості з них спостерігалася затримка розвитку нейромоторних функцій (тримання голови, сидіння, стояння, ходьба) порівняно з нормотиповими однолітками. Під час медичного огляду діагностовано спастичну диплегію, лівосторонні гіперкінези, спастичний тетрапарез, спастичний геміпарез, а також супутні розлади, а саме порушення мовленнєвого слуху, зору (косоокість), розумову відсталість. Висновки. Комплексне обстеження дітей із церебральним паралічем у перинатальному, інтранатальному та постнатальному періодах є надзвичайно важливим. Рання діагностика дозволить побудувати шляхи перспективної реабілітації, окреслити умови фізичного, емоційного, когнітивного та соціального розвитку дитини, покращити якість життя та інтеграцію в суспільство.
Background. The aim of this study is to identify adverse factors of the perinatal and postnatal periods that provoke the onset of cerebral palsy. Materials and methods. The experimental study used theoretical methods aimed at analysing the results of scientific research and drawing conclusions. Empirical methods included analysis, comparison, data processing, interviews, and a questionnaire for parents of children with cerebral palsy. The latter included questions that covered perinatal (information about parents, pregnancy), intrapartum (features of the course of childbirth) and postnatal (assessment of the child’s general and neuromotor function) development. Indicators of the first manifestations of neurological symptoms and concomitant disorders were studied. Results. The results of the study materials give a clear idea that the perinatal period of development is an important stage of foetal functioning. Identification of pathological factors allows preventing negative consequences in advance. The studied children with cerebral palsy were at high risk at the stage of perinatal development. Their mothers experienced severe toxicosis/gestosis during pregnancy and were in hospital. Their health condition deteriorated due to chronic, infectious, viral diseases, and swelling of the extremities that affected the intrapartum period, including the course of labour, which often required medical or mechanical stimulation. Hypoxia, asphyxia and ischaemia were detected in newborns. They were found to be underweight, short, in need of artificial feeding, and in a prolonged painful condition. Children with cerebral palsy developed differently in the postnatal period, and most of them had delayed neuromotor development (holding the head, sitting, standing, walking) compared to normal peers. During medical examinations, the children were diagnosed with spastic diplegia, left-sided hyperkinesis, spastic tetraparesis, and spastic hemiparesis. They also had concomitant disorders, namely: speech hearing, vision disorders (strabismus), mental retardation. Conclusions. A comprehensive study of children with cerebral palsy in the perinatal, intrapartum and postnatal periods is extremely important. Early diagnosis will allow building the ways of perspective rehabilitation, outline the conditions of physical, emotional, cognitive and social development of a child with cerebral palsy, improve the quality of life and integration into society.
діти з церебральним паралічем; перинатальний період; інтранатальний період; післяпологовий період; комплексне дослідження
children with cerebral palsy; perinatal period; intrapartum period; postnatal period; comprehensive study
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Ivanko OG, Patsera MV, Kyzyma NV, Krut OS, Shulha AO, Pidkova VYa, Radutna OA. Physical development of a child. Zaporizhzhia: ZDMU; 2013 (in Ukrainian).
- Bielova O. Neuromotor functionality of speech readiness for school in older preschool children with logopathology. Life Span and Disability. 2023;24(2):165-196.
- Bielova O, Konopliasta S. Description of kinesthetic and kinetic motor praxis in older preschool children with logopathology. Pedagogy of Physical Culture and Sports. 2023;27(5):386-395. doi: 10.15561/26649837.2023.0505.
- Bielova O, Konopliasta S. Functionality of oral and articulatory praxis in older preschool children with logopathology. Child’s Health. 2023;18(6):410-416. doi: 10.22141/2224-0551.18.6.2023.1627.
- Bielova O. Intellectual functionality of speech in children of older preschool age with logopathology. Child’s Health. 2024;19(3):140-146. doi: 10.22141/2224-0551.19.3.2024.1692.
- Dar H, Stewart K, McIntyre S, Paget S. Multiple motor disorders in cerebral palsy. Developmental Medicine & Child Neurology. 2024;66(3):317-325. doi: 10.1111/dmcn.15730.
- Sigurdardottir S, Eiriksdottir A, Gunnarsdottir E, Meintema M, Arnadottir U, Vik T. Cognitive profile in young Icelandic children with cerebral palsy. Developmental Medicine & Child Neurology. 2008;50(5):357-362. Available from: https://pubmed.ncbi.nlm.nih.gov/18355334.
- Haiash O, Mykhalska S, Myronova S, Bielova O. Studying the level of dialogical speech development in pupils with intellectual disorders as an indicator of their mental health. Child’s Health. 2024;19(2):51-57. doi: 10.22141/2224-0551.19.2.2024.1675.
- Li S, Tsao P, Tu Y, Hsieh W, Yao N, Wu Y, Jeng S. Cognitive and motor development in preterm children from 6 to 36 months of age: Trajectories, risk factors, and predictability. Early Human Development. 2022;172:105-634. doi: 10.1016/j.earlhumdev.2022.105634.
- Mahr TJ, Rathouz PJ, Hustad KC. Longitudinal growth in the intelligibility of connected speech from 2 to 8 years in children with cerebral palsy: A novel Bayesian approach. Journal of Speech, Language, and Hea–ring Research. 2020;63(9):2880-2893. doi: 10.1044/2020_jslhr-20-00181.
- Yiting Z, Hongmei T, Tingting P, Jinling L, Liru L, Chaoqiong F, Research Group. Relationship between nutritional status and severity of cerebral palsy: A multicentre cross-sectional study. Journal of Rehabilitation Medicine. 2023;55. Available from: https://medicaljournalssweden.se/jrm/article/view/4395.
- Sokołów M, Adde L, Klimont L, Pilarska E, Einspieler C. Early intervention and its short-term effect on the temporal organization of fidgety movements. Early Human Development. 2020;151:105-197. Available from: https://www.sciencedirect.com/science/article/pii/S037837822030476X.
- Kim F, Maitre N. A call for early detection of cerebral palsy. NeoReviews. 2024;25(1):e1-e11. doi: 10.1542/neo.25-1-e1.
- Wang J, Shen X, Hu X, Yang H, Yin H, Zhu X, Meng F. Early detection relationship of cerebral palsy markers using brain structure and general movements in infants born < 32 weeks gestational age. Early Human Development. 2021;163:105-452. Available from: https://www.sciencedirect.com/science/article/pii/S0378378221001511.
- Da Paz MMS, Machado LR, Urruchia VRR, Fritsch SRS, de Souza TG, Tudella E. Early detection of neuromotor delays and impairments in infants at biological risk: Previous results. Brazilian Journal of Physical Therapy. 2024;28:100-931. Available from: https://www.sciencedirect.com/science/article/pii/S1413355524003423.
- Toma A, Dima V, Alexe A, Bojan C, Nemeș A, et al. Early intervention guided by the general movements examination at term corrected age: Short-term outcomes. Life. 2024;14(4):480. Available from: https://www.mdpi.com/2075-1729/14/4/480.
- Bielova O. Features of speech development in children with cerebral palsy. In: Abdullayev A, Rebar I, et al., eds. Modern Education, Training, and Upbringing: Collective Monograph. Boston: Primedia Launch; 2021. 17-20. Available from: https://isg-konf.com/wp-content/uploads/2021/04/Monograph-USA-Pedagogy-2021-I-isg-konf.pdf.
- Miller F, Bachrach S. Cerebral Palsy: A Complete Guide for Caregiving. Baltimore: Johns Hopkins University Press; 2006.
- Einspieler C, Bos A, Krieber-Tomantschger M, Alvarado E, Barbosa V, Bertoncelli N, Marschik P. Cerebral palsy: Early markers of clinical phenotype and functional outcome. Journal of Clinical Medicine. 2019;8(10):1616. Available from: https://pubmed.ncbi.nlm.nih.gov/31590221.
- Strizek B. Perinatal brain damage: What the obstetrician needs to know. Journal of Perinatal Medicine. 2023;51(6):752-756. doi: 10.1515/jpm-2022-0523.
- Papavasiliou AS. Neuromotor assessment in high-risk infants is a valuable tool for early CP diagnosis. European Journal of Paediatric Neurology. 2022;37:A1. Available from: https://www.sciencedirect.com/science/article/pii/S1090379822000368.
- Novak I, Morgan C, Adde L, Blackman J, Boyd R, Brunstrom-Hernandez J, Badawi N. Early, accurate diagnosis and early intervention in cerebral palsy: advances in diagnosis and treatment. JAMA Pediatrics. 2017;171(9):897-907. Available from: https://pubmed.ncbi.nlm.nih.gov/28715518.
- Hellbrügge Th. Fortschritte der Sozialpädiatrie 4: Münchener Funktionelle Entwicklungsdiagnostik. Erstes Lebensjahr. Hansisches Verlagskontor GmbH; 2011 (in German).
- Klein-Radukic S, Zmyj N. The predictive value of the cognitive scale of the Bayley Scales of Infant and Toddler Development-III. Cognitive Development. 2023;65:101291. doi: 10.1016/j.cogdev.2022.101291.
- See MSN, Ereno IL, Teh WY, Baral VR, Vaughan RD, Yeo CL. Agreement between Hammersmith Neonatal Neurological Examination (HNNE) and Test of Infant Motor Performance (TIMP) in neurodeve–lopmental assessment of preterm infants < 32 weeks’ gestation at term corrected age. Early Human Development. 2024;190:105973. doi: 10.1016/j.earlhumdev.2024.105973.
- Case-Smith J, Alexander H. The Bayley-III Motor Scale. Bayley-III Clinical Use and Interpretation. 2009;77-146. doi: 10.1016/B978-0-12-374177-6.10004-2.
- Kravtsova A, Kukuruza A. Early child development: A guide for specialists and parents. Kyiv; 2015 (in Ukrainian). Available from: https://www.unicef.org/ukraine/media/13461/file/Early%20child%20development.pdf.
- Frolova TV, Stenkova NF, Tereshchenkova II, Siniaeva IR. Neuropsychiatric development of early childhood. Kharkiv: KhNMU; 2020 (in Ukrainian).
- Zhou L, Meng Q, Xiao J, Gao Y, Wu YW, Ritz B, Liew Z. Parental age and childhood risk for cerebral palsy in California. The Journal of Pediatrics. 2022;255:147-153. Available from: https://www.sciencedirect.com/science/article/pii/S0022347622010010.