Международный эндокринологический журнал Том 19, №7, 2023
Вернуться к номеру
Порушення слухової функції в осіб з цукровим діабетом 2-го типу залежно від рівня периферичного мієлінового білка 22
Авторы: Шидловська Т.А. (1), Навальківська Н.Я. (1), Костіцька І.О. (2)
(1) — Державна установа «Інститут отоларингології ім. проф. О.С. Коломійченка НАМН України», м. Київ, Україна
(2) — Івано-Франківський національний медичний університет, м. Івано-Франківськ, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
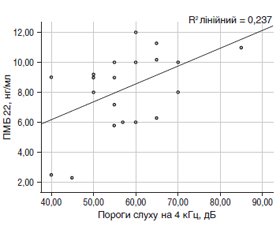
Актуальність. Одним із пріоритетних завдань сучасної медицини є рання діагностика та лікування мікро- та макроваскулярних ускладнень цукрового діабету (ЦД), які обумовлюють зниження якості життя осіб працездатного віку та зростання летальності. Варіабельність показників вуглеводного обміну, метаболічна дисфункція є провідними факторами розвитку і прогресування інвалідизуючих ускладнень ЦД 2-го типу із втратою слуху внаслідок дегенеративних змін нервових волокон. Важливим аспектом діагностично-лікувальних алгоритмів сенсоневральних розладів слуху у пацієнтів з ЦД 2-го типу є раннє виявлення демієлінізуючих процесів для запобігання ушкодженню невральних структур. Мета дослідження: визначити співвідношення між рівнем периферичного мієлінового білка і станом слухового аналізатора за даними інструментальних методів обстеження у хворих на ЦД 2-го типу у поєднанні із порушеннями слуху. Матеріали та методи. Обстежено 30 хворих на ЦД 2-го типу (чоловіків 15, жінок 15, віком 56,28 ± 4,54 року) у поєднанні із сенсоневральними порушеннями слухової функції І–ІІ ступеня; 15 осіб з ознаками сенсоневральної приглухуватості (СНП) (чоловіків 8, жінок 7, віком 59,33 ± 2,65 року) без ЦД та 15 осіб контрольної групи. У процесі обстеження досліджувані пацієнти з ЦД 2-го типу та СНП залежно від тяжкості перебігу основного захворювання були розподілені на групи: перша група (n = 15) із поодинокими мікроваскулярними ускладненнями ЦД 2-го типу або без них; друга група (n = 15) з нейро-, нефро- і ретинопатією. Усім пацієнтам проведено комплекс лабораторних обстежень із визначенням вмісту периферичного мієлінового білка 22 (ПМБ 22) сироватки крові та клініко-інструментальну діагностику слухової функції. Отримані дані піддавали статистичній обробці та виявляли кореляційну залежність. Результати. При аналізі результатів виявлено, що у хворих з ЦД 2-го типу та СНП (перша та друга групи) відзначалося вірогідне підвищення рівня ПМБ 22 порівняно як з контролем, так і з групою порівняння, причому більш значне в групі осіб із мікроангіопатіями. Виявлено кореляційні зв’язки між найбільш інформативними показниками, що відображали стан різних структур слухового аналізатора, та вмістом ПМБ 22 у сироватці крові. Висновки. Встановлене значуще підвищення вмісту ПМБ 22 та посилення проявів СНП в осіб із ЦД 2-го типу у поєднанні із мікроангіопатіями, що свідчить про демієлінізуючі процеси невральних структур слухового аналізатора.
Background. One of the priority tasks of modern medicine is early diagnosis and treatment of micro- and macrovascular complications of diabetes mellitus (DM) which cause a decrease in the quality of life of working age people and an increase in mortality. Variability of carbohydrate metabolism indicators, metabolic dysfunction are leading factors in the development and progression of disabling complications of type 2 DM with hearing loss due to degenerative changes in nerve fibers. An important aspect of diagnostic and treatment algorithms of sensorineural hearing disorders in patients with type 2 DM is early detection of demyelinating processes to prevent damage to neuronal structures. The purpose of the study is to determine the relationship between the level of peripheral myelin protein 22 (PMP 22) and the condition of the auditory analyzer according to the data of instrumental examination in patients with type 2 DM combined with hearing impairment. Materials and methods. There were examined 30 patients with type 2 DM (15 men and 15 women aged 56.28 ± 4.54 years) associated with degree I–II sensorineural disorders of the auditory function; 15 people with signs of sensorineural hearing loss (SNHL) (8 men, 7 women aged 59.33 ± 2.65 years) without diabetes and 15 controls. During the examination, the patients with type 2 DM and SNHL, depending on the severity of the underlying disease, were divided into groups: the first group (n = 15) with or without isolated microvascular complications of type 2 DM, the second group (n = 15) with neuro-, nephro- and retinopathy. All patients underwent a set of laboratory tests to determine the content of PMP 22 in the blood serum, clinical and instrumental diagnosis of the auditory function. The obtained data were processed statistically, and correlations were identified. Results. The analysis of the results revealed that in patients with type 2 DM and SNHL (groups 1 and 2), the level of peripheral myelin protein 22 significantly increased compared to both controls and the comparison group, and more significantly in those with microangiopathies. The correlations were found between the most informative indicators reflecting the state of various structures of the hearing analyzer and the content of PMP 22 in the blood serum. Conclusions. A significant increase was revealed in the content of PMP 22 and manifestations of sensorineural hearing loss in patients with type 2 diabetes mellitus associated with microangiopathies that indicate demyelinating processes in the neural structures of the auditory analyzer.
сенсоневральні порушення слуху; цукровий діабет 2-го типу; периферичний мієліновий білок 22
sensorineural hearing loss; type 2 diabetes mellitus; peripheral myelin protein 22
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Sun H., Saeedi P., Karuranga S., Pinkepank M., Ogurtsova K., Duncan B.B., et al. IDF Diabetes Atlas: Global, regional and country-level diabetes prevalence estimates for 2021 and projections for 2045. Diabetes Res. Clin. Pract. 2022 Jan. 183. 109119. doi: 10.1016/j.diabres.2021.109119.
- Harding J.L., Pavkov M.E., Magliano D.J., Shaw J.E., Gregg E.W. Global trends in diabetes complications: a review of current evidence. Diabetologia. 2019 Jan. 62(1). 3-16. doi: 10.1007/s00125-018-4711-2. Epub 2018 Aug 31. PMID: 30171279.
- Zheng Y., Ley S.H., Hu F.B. Global aetiology and epidemiology of type 2 diabetes mellitus and its complications. Nat. Rev. Endocrinol. 2018. 14. 88-98. doi: 10.1038/nrendo.2017.151.
- Ziegler D., Papanas N., Schnell O., Nguyen B.D.T., Nguyen K.T., Kulkantrakorn K., Deerochanawong C. Current concepts in the management of diabetic polyneuropathy. J. Diabetes Investig. 2021 Apr. 12(4). 464-475. doi: 10.1111/jdi.13401. Epub 2020 Oct 11. PMID: 32918837; PMCID: PMC8015839.
- Davis W.A., Davis T.M.E. Temporal trends in chronic complications of diabetes by sex in community-based people with type 2 diabetes: the Fremantle Diabetes Study. Cardiovasc. Diabetol. 2023 Sep 16. 22(1). 253. doi: 10.1186/s12933-023-01980-8. PMID: 37716976; PMCID: PMC10505315.
- ElSayed N.A., Aleppo G., Aroda V.R., Bannuru R.R., Brown F.M., Bruemmer D., et al., on behalf of the American Diabetes Association. 4. Comprehensive Medical Evaluation and Assessment of Comorbidities: Standards of Care in Diabetes-2023. Diabetes Care. 2023. 46 (Suppl. 1). S49-S67. doi: 10.2337/dc23-S004. Erratum in: Diabetes Care. 2023. 46(9). 1718-1720.
- Shydlovska T.A., Shydlovska T.V., Navalkivska N.Y. The condition of brainstem part of the auditory analyzer in diabetes mellitus type 2 patients with hearing impairment. Fiziol. Zh. 2021. 67(6). 68-73. DOI: https://doi.org/10.15407/fz67.06.068.
- Bakaliuk T.G., Маkarchuk N.R., Stelmakh H.O., Martynyuk L.P., Strashko Y.Y., Levytska L.V. Quality of life in patients with diabetic polyneuropathy with increased physical activity. Wiad Lek. 2021. 74(6). 1302-1306. PMID: 34159908.
- Di Tomaso M.V., Vázquez Alberdi L., Olsson D., Cancela S., Fernández A., Rosillo J.C., Reyes Ábalos A.L., et al. Colocalization Analysis of Peripheral Myelin Protein-22 and Lamin-B1 in the Schwann Cell Nuclei of Wt and TrJ Mice. Biomolecules. 2022 Mar 16. 12(3). 456. doi: 10.3390/biom12030456. PMID: 35327648; PMCID: PMC8946543.
- Kostitska I.O. The Relationships among peripheral myelin protein 22, ghrelin, cholecystokinin level and severity of diabetic gastroparesis. Journal of Research in Medical and Dental Science. 2017. 3 (5). 110-116. DOI: 10.24896/jrmds.20175317.
- Song W., Jiang W., Wang C., Xie J., Liang X., Sun Y., et al. Jinmaitong, a Traditional Chinese Compound Prescription, Ameliorates the Streptozocin-Induced Diabetic Peripheral Neuropathy Rats by Increasing Sciatic Nerve IGF-1 and IGF-1R Expression. Front. Pharmacol. 2019. 10. 255. doi: 10.3389/fphar.2019.00255.
- Puri D., Kaur J., Gaur N., Kodidala S.R. Role of glycated hemoglobin in microvascular complications in type 2 diabetes mellitus: cross sectional study. Mìžnarodnij endokrinologìčnij žurnal. 2022. 18(6). 319-323. doi: 10.22141/2224-0721.18.6.2022.1201.
- Karachentsev Y., Cherniaieva A., Mykytyuk M., Sergienko L. Association between xanthinoxidase activity and parameters of glucose homeostasis in patients with type 2 diabetes mellitus. International Journal оf Endocrinology (Ukraine). 2023. 19(1). 1-8. https://doi.org/10.22141/2224-0721.19.1.2023.1234.
- Gruber N., Pinhas-Hamiel O. Diabetes Out-of-the-Box: Diabetes Mellitus and Impairment in Hearing and Vision. Curr. Diab. Rep. 2022. 22 (9). 423-432. doi: 10.1007/s11892-022-01483-y.
- Li Y., Liu B., Li J., Xin L., Zhou Q. Early detection of hearing impairment in type 2 diabetic patients. Acta Otolaryngol. 2020. 140 (2). 133-139. doi: 10.1080/00016489.2019.1680863.
- Shafiepour M., Bamdad Z., Radman M. Prevalence of hearing loss among patients with type 2 diabetes. J. Med. Life. 2022. 15(6). 772-777. doi: 10.25122/jml-2021-0300.
- Kumar P., Singh N.K., Apeksha K., Ghosh V., Kumar R.R., Kumar Muthaiah B. Auditory and Vestibular Functioning in Indivi–duals with Type-2 Diabetes Mellitus: A Systematic Review. Int. Arch. Otorhinolaryngol. 2021. 26(2). e281-e288. doi: 10.1055/s-0041-1726041.
- Ziegler D., Tesfaye S., Spallone V., Gurieva I., Al Kaabi J., Mankovsky B., et al. Screening, diagnosis and management of diabetic sensorimotor polyneuropathy in clinical practice: International expert consensus recommendations. Diabetes Res. Clin. Pract. 2022. 186. 109063. doi: 10.1016/j.diabres.2021.109063.
- Poitras T.M., Munchrath E., Zochodne D.W. Neurobiological Opportunities in Diabetic Polyneuropathy. Neurotherapeutics. 2021. 18 (4). 2303-2323. doi: 10.1007/s13311-021-01138-y.
- Samakidou G., Eleftheriadou I., Tentolouris A., Papanas N., Tentolouris N. Rare diabetic neuropathies: It is not only distal symmetrical polyneuropathy. Diabetes Res. Clin. Pract. 2021. 177. 108932. doi: 10.1016/j.diabres.2021.108932.
- Miyashita A., Kobayashi M., Yokota T., Zochodne D.W. Diabetic Polyneuropathy: New Strategies to Target Sensory Neurons in Dorsal Root Ganglia. Int. J. Mol. Sci. 2023. 24(6). 5977. doi: 10.3390/ijms24065977.
- Zherdova N.M., Stepura O.A., Drevytska T.I., Kostitska I.O. The role of metformin in central and peripheral nerve regeneration. Problems of Endocrine Pathology. 2023. 80 (2). 14-21. doi: 10.21856/j-PEP.2023.2.02.
- Boutary S., Echaniz-Laguna A., Adams D., Loisel-Duwattez J., Schumacher M., Massaad C., Massaad-Massade L. Treating PMP22 gene duplication-related Charcot-Marie-Tooth disease: the past, the present and the future. Transl. Res. 2021. 227. 100-111. doi: 10.1016/j.trsl.2020.07.006.