Журнал «Здоровье ребенка» Том 18, №6, 2023
Вернуться к номеру
Ретроспективний аналіз результатів лікування гострого середнього отиту в дітей комбінацією феназону з лідокаїном у рамках тактики відкладеного призначення антибіотиків
Авторы: Попович В.І. (1), Кошель І.В. (2), Малофійчук О.М. (3), Пілецька Л.І. (4), Капустіна Н.М. (3)
(1) — Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
(2) — Івано-Франківський національний медичний університет, м. Івано-Франківськ, Україна
(3) — Житомирська обласна лікарня ім. О.Ф. Горбачевського, м. Житомир, Україна
(4) — Івано-Франківська обласна дитяча лікарня, м. Івано-Франківськ, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
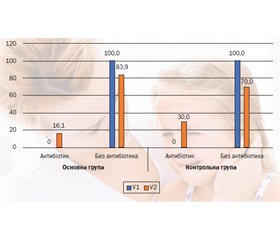
Актуальність. Концепція відкладеного призначення антибіотиків у дітей з гострим середнім отитом (ГСО) не отримала повного визнання, про що свідчить і досі високий рівень призначення антибіотиків. Згідно із сучасними рекомендаціями при використанні такої тактики основною метою лікування має бути полегшення болю у вусі. Перспектива полягає в корекції больового синдрому шляхом використання препаратів для місцевого знеболювання. Мета: оцінка ефективності комбінації феназону з лідокаїном місцево порівняно із системним ібупрофеном для знеболювання в рамках тактики відкладеного призначення антибіотиків у дітей з гострим середнім отитом. Матеріали та методи. У ретроспективний аналіз результатів лікування включено 61 пацієнта, які в рамках тактики уважного спостереження отримували комбіновані вушні краплі феназону з лідокаїном (Отипакс) (основна група) або ібупрофен (контрольна група). Критерії оцінки: зменшення вираженості симптомів захворювання, оцінених згідно з 3-бальною шкалою MSS на кожному візиті порівняно з першим візитом, необхідність призначення відкладеної антибактеріальної терапії. Результати. На фоні використання топічної чи системної аналгетичної терапії спостерігається регрес симптомів гострого середнього отиту, що дозволяє оцінити динаміку захворювання як вірогідно позитивну. Зменшення вираженості симптомів при використанні комбінації феназону з лідокаїном корелює з динамікою їх регресу при призначенні системного ібупрофену. Ефективне знеболювання є основною запорукою використання тактики відкладеного призначення антибіотиків, а частота їх призначення при топічній корекції вушного больового синдрому становить 16,1 %. З огляду на результати використання топічного знеболювання є більш доцільним порівняно із системним. Висновки. Топічне знеболювання з використанням монотерапії комбінацією феназону з лідокаїном у пацієнтів з ГСО забезпечує виражений клінічний ефект у перші дні лікування. Позитивна динаміка клінічної симптоматики при місцевому знеболюванні корелює з ефектами системного знеболювання з використанням ібупрофену. Отриманий клінічний ефект з використанням топічного знеболювання дозволяє використати в пацієнтів з неперфоративним ГСО тактику відкладеного призначення антибіотиків, при якій призначення антибактеріальних препаратів становить 16,1 %. Аналгетичну монотерапію комбінацією феназону з лідокаїном доцільно використовувати в схемі лікування пацієнтів з ГСО у рамках стратегії відкладеного призначення антибіотиків.
Background. The concept of delayed antibiotic use in children with acute otitis media (AOM) has not gained full recognition, as evidenced by the continued high rate of antibiotic prescriptions. According to modern guidelines, the primary goal of treatment should be a relief of pain in the ear. The perspective lies in alleviating pain by using local analgesics. Objective: to assess the effectiveness of a combination of phenazone with lidocaine locally compared to systemic ibuprofen for pain relief within the delayed antibiotic prescription strategy in children with acute otitis media. Materials and methods. A retrospective analysis of treatment results included 61 patients who, as part of watchful waiting, received combined ear drops containing phenazone and lidocaine (Otipax) (the main group) or ibuprofen (controls). Assessment criteria included a reduction in the severity of disease symptoms assessed using the Main Symptom Score at each visit compared to the first visit, and the necessity for delayed antibiotic therapy. Results. Topical or systemic analgesic therapy results in the regression of symptoms of acute otitis media, allowing for a likely positive assessment of the disease dynamics. The reduction in symptom severity with the use of the phenazone and lidocaine combination correlates with the regression dynamics seen with systemic ibuprofen administration. Effective pain relief is the main determinant of using the delayed antibiotic prescription strategy, and the frequency of antibiotic use for ear pain correction stands at 16.1 %. Considering the results of topical pain relief, it is more expedient compared to systemic treatment. Conclusions. Topical pain relief using monotherapy with a combination of phenazone and lidocaine in patients with AOM provides a pronounced clinical effect in the first days of treatment. Positive dynamics in clinical symptoms with local pain relief correlates with the effects of systemic pain relief using ibuprofen. The clinical effect obtained with topical pain relief allows for the use of the delayed antibiotic prescription strategy in patients with non-perforated AOM, with antibiotic prescription in 16.1 % of cases. Analgesic monotherapy with a combination of phenazone and lidocaine is advisable in the treatment regimen for patients with AOM within the delayed antibiotic prescription strategy.
гострий отит; респіраторні інфекції; діти; лікування; антибіотики; відкладене призначення
acute otitis media; respiratory infections; children; treatment; antibiotics; delayed prescription
Вступ
Матеріали та методи
Статистична обробка даних
Результати
Обговорення
Висновки
- Martín D.L., Pérez R.P., Campos L.М., Álvarez J.А. et al. Grupo colaborador del consenso de otitis media aguda y sinusitis en pediatría. Update of the consensus document on the aetiology, diagnosis and treatment of acute otitis media and sinusitis. An. Pediatr. (Engl. Ed.). 2023 May. 98(5). 362-372. doi: 10.1016/j.anpede.2023.03.006. Epub 2023 Apr 29. PMID: 37127475.
- Гострий середній отит. Клінічна настанова, заснована на доказах. https://www.dec.gov.ua/wp-content/uploads/2021/04/2021_688_kn_gso.pdf
- de Sévaux J.L., Venekamp R.P., Lutje V., Hak E. et al. Pneumococcal conjugate vaccines for preventing acute otitis media in children. Cochrane Database Syst. Rev. 2020 Nov 24. 11(11). CD001480. doi: 10.1002/14651858.CD001480.pub6. PMID: 33231293; PMCID: PMC8096893.
- Hu T., Done N., Petigara T., Mohanty S. et al. Incidence of acute otitis media in children in the United States before and after the introduction of 7- and 13-valent pneumococcal conjugate vaccines during 1998–2018. BMC Infect. Dis. 2022 Mar 26. 22(1). 294. doi: 10.1186/s12879-022-07275-9. PMID: 35346092; PMCID: PMC8962537.
- Hayashi T., Kitamura K., Hashimoto S., Hotomi M. et al. Clinical practice guidelines for the diagnosis and management of acute otitis media in children-2018 update. Auris Nasus Larynx. 2020 Aug. 47(4). 493-526. doi: 10.1016/j.anl.2020.05.019. Epub 2020 Jun 20. PMID: 32576390.
- Gaddey H.L., Wright M.T., Nelson T.N. Otitis Media: Rapid Evidence Review. Am. Fam. Physician. 2019 Sep 15. 100(6). 350-356. PMID: 31524361.
- Holm N.H., Rusan M., Ovesen T. Acute otitis media and antibio–tics — a systematic review. Dan. Med. J. 2020 Oct 29. 67(11). A04200272. PMID: 33215607.
- Shirai N., Preciado D. Otitis media: what is new? Curr. Opin. Otolaryngol. Head Neck Surg. 2019 Dec. 27(6). 495-498. doi: 10.1097/MOO.0000000000000591. PMID: 31592792.
- Jamal A., Alsabea A., Tarakmeh M., Safar A. Etiology, Diagnosis, Complications, and Management of Acute Otitis Media in Children. Cureus. 2022 Aug 15. 14(8). e28019. doi: 10.7759/cureus.28019. PMID: 36134092; PMCID: PMC9471510.
- Johnson N.C., Holger J.S. Pediatric acute otitis media: the case for delayed antibiotic treatment. J. Emerg. Med. 2007 Apr. 32(3). 279-84. doi: 10.1016/j.jemermed.2006.07.029. Epub 2007 Feb 23. PMID: 17394992.
- Frost H.M., Monti J.D., Andersen L.M., Norlin C. et al. Impro–ving Delayed Antibiotic Prescribing for Acute Otitis Media. Pediatrics. 2021 Jun. 147(6). e2020026062. doi: 10.1542/peds.2020-026062. Epub 2021 May 12. PMID: 33980695; PMCID: PMC8168601.
- Ventura M.G., Vera C.G., Cáceres J.R. Therapeutic approach to acute otitis media in primary care in an urban area. Delayed antibiotic prescription evaluation. An. Pediatr. (Engl. Ed.). 2022 May. 96(5). 422-430. doi: 10.1016/j.anpede.2022.04.005. Epub 2022 May 12. PMID: 35570192.
- Marchetti F., Ronfani L., Nibali S.C., Tamburlini G.; Italian Study Group on Acute Otitis Media. Delayed prescription may reduce the use of antibiotics for acute otitis media: a prospective observational study in primary care. Arch. Pediatr. Adolesc. Med. 2005 Jul. 159(7). 679-84. doi: 10.1001/archpedi.159.7.679. PMID: 15997003.
- Danishyar A., Ashurst J.V. Acute Otitis Media. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. PMID: 29262176.
- Brinker D.L. Jr, MacGeorge E.L., Hackman N. Diagnostic Accuracy, Prescription Behavior, and Watchful Waiting Efficacy for Pediatric Acute Otitis Media. Clin. Pediatr. (Phila). 2019 Jan. 58(1). 60-65. doi: 10.1177/0009922818806312. Epub 2018 Oct 12. Erratum in: Clin. Pediatr. (Phila). 2019 Apr. 58(4). 491. PMID: 30311779.
- Hay A.D., Moore M.V., Taylor J., Turner N. et al. Immediate oral versus immediate topical versus delayed oral antibiotics for children with acute otitis media with discharge: the REST three-arm non-inferiority electronic platform-supported RCT. Health Technol Assess. 2021 Nov. 25(67). 1-76. doi: 10.3310/hta25670. PMID: 34816795.
- Tambunan D., Rana M. Increasing ear pain and headache. J. Fam. Pract. 2020 Nov. 69(9). 464-470. PMID: 33176347.
- Meng W., Huang D.D., Li G.F., Sun Z.H., He S.B. Evaluation of Clinical Graded Treatment of Acute Nonsuppurative Otitis Media in Children with Acute Upper Respiratory Tract Infection. Neural. Plast. 2021 Apr 2. 2021. 5517209. doi: 10.1155/2021/5517209. PMID: 33883993; PMCID: PMC8041539.
- Hwa T.P., Brant J.A. Evaluation and Management of Otalgia. Med. Clin. North Am. 2021 Sep. 105(5). 813-826. doi: 10.1016/j.mcna.2021.05.004. PMID: 34391535.
- Principi N., Esposito S. Unsolved problems and new medical approaches to otitis media. Expert Opin. Biol. Ther. 2020 Jul. 20(7). 741-749. doi: 10.1080/14712598.2020.1740677. Epub 2020 Apr 20. PMID: 32178551.
- Suzuki H.G., Dewez J.E., Nijman R.G., Yeung S. Clinical practice guidelines for acute otitis media in children: a systematic review and appraisal of European national guidelines. BMJ Open. 2020 May 5. 10(5). e035343. doi: 10.1136/bmjopen-2019-035343. PMID: 32371515; PMCID: PMC7228535.
- Sjoukes A., Venekamp R.P., van de Pol A.C., Hay A.D. et al. Paracetamol (acetaminophen) or non-steroidal anti-inflammatory drugs, alone or combined, for pain relief in acute otitis media in children. Cochrane Database Syst. Rev. 2016 Dec 15. 12(12). CD011534. doi: 10.1002/14651858.CD011534.pub2. PMID: 27977844; PMCID: PMC6463789.
- Kara A., Büyükcam A., Sütçü M., Sali E. et al. The effectiveness of topical 1% lidocaine with systemic oral analgesics for ear pain with acute otitis media. Int. J. Pediatr. Otorhinolaryngol. 2022 May. 156. 111116. doi: 10.1016/j.ijporl.2022.111116. Epub 2022 Mar 21. PMID: 35325846.
- Verleye М., Heulard І., Gillardin J.-M. Phenazone potentiates the local anaesthetic effect of lidocaine in mice. Pharmacological Research. 2000. Vol. 41. № 5.
- François M. Efficacy and tolerance of a local application of phenazone and chlorhydrate lidocaine (Otipax) in infants and children with congestive otitis. Ann. Pediatr. (Paris). 1993 Sep. 40(7). 481.
- Попович В.І. Гострий середній отит: ефективний контроль болю. Журнал вушних, носових і горлових хвороб. 2015. № 3. С. 81-87.
- Попович В.І. Контроль болю і запалення у хворих на неперфоративний гострий середній отит. Журнал вушних, носових і горлових хвороб. 2018. № 1.

/18.jpg)
/19.jpg)
/20.jpg)
/21.jpg)
/22.jpg)