Вступ
Мастоцитоз — гетерогенна група захворювань, обумовлених надмірним зростанням та накопиченням тучних клітин (ТК) в одному або кількох органах, що також вважається клональним гемопоетичним захворюванням, яке опосередковується мутацією мембранного рецептора KIT тучних клітин [1].
Уперше опис мастоцитозу як захворювання шкіри подали Nettleship і Tay у 1869 році. Через кілька років було введено термін «пігментна кропив’янка». У 1879 році Ehrlich вперше описав тучні клітини, а в 1887 році Paul Gerson Unna виявив феномен накопичення тучних клітин саме при пігментній кропив’янці. Протягом багатьох років мастоцитоз вважався виключно шкірним захворюванням, поки в 1949 році не було подано опис першого спостереження системного мастоцитозу. Серед хворих на системний мастоцитоз виділили окремі прогностичні підгрупи, що послужило основою для першої класифікації захворювання.
Класифікація форм мастоцитозу
Відповідно до класифікації Всесвітньої організації охорони здоров’я (ВООЗ), на підставі клінічної картини, перебігу та виживання виділяють різні підтипи мастоцитозу (табл. 1).
Поширеність мастоцитозу
Мастоцитоз є рідкісним захворюванням із поширеністю 9 випадків на 100 000 населення. Може виникнути у будь-якому віці. Однак у більше ніж 50 % випадків мастоцитозу дебют захворювання припадає на перші 2 роки життя. Захворювання може дебютувати у двох вікових групах: у перші 6 місяців життя та після 20–35 років.
Чоловіки та жінки хворіють однаково часто. Сімейні випадки трапляються вкрай рідко [2]. Більше ніж 80 % хворих на системний мастоцитоз мають ураження шкіри.
У дітей частіше зустрічається шкірний мастоцитоз з можливим спонтанним регресуванням на відміну від дорослих, у яких переважно виявляють системний процес.
При млявому (індолентному) системному мастоцитозі шкіра залучена в патологічний процес у 95 % випадків. При злоякісних формах системного мастоцитозу висипання діагностують дещо рідше, у 50 % хворих. Таким чином, у всіх пацієнтів із клінічними проявами мастоцитозу насамперед необхідно виключити системний процес [1].
Відповідно до ВООЗ, виділяють такі критерії діагностики системного мастоцитозу:
— множинні конгломерати з ТК (≥ 15) у кістковому мозку та/або інших органах, за винятком шкіри (головний критерій);
— виявлення понад 25 % атипових ТК у кістковому мозку або інших органах, крім шкіри (додатковий критерій);
— наявність точкової мутації KIT D816V у кістковому мозку, периферичній крові або інших органах, крім шкіри (додатковий критерій);
— експресія CD2 та/або CD25 гладкими клітинами в кістковому мозку (додатковий критерій);
— рівень триптази у сироватці крові більше ніж 20 нг/мл без інших мієлопроліферативних захворювань (додатковий критерій).
Для встановлення діагнозу необхідна наявність одного головного критерію у поєднанні з одним додатковим або трьох додаткових критеріїв.
Патогенез мастоцитозу
У розвитку мастоцитозу важливу роль відіграють тучні клітини. У нормі ТК мають гемопоетичне походження з CD13+CD34+CD117+ гемопоетичних клітин-попередників. Попередники тучних клітин мігрують із кісткового мозку в кров, а потім у тканини, де й закінчується їхнє диференціювання. Тривалість клітинного циклу тучних клітин у тканинах варіює від кількох тижнів до місяців. У результаті тучні клітини набувають морфологічні, імунофенотипові та функціональні особливості тканин, у яких вони розташовані, зберігаючи свою проліферативну активність.
Тучні клітини — клітини імунної системи, розташовані в тканинах. У найбільшій кількості розташовуються у шкірі, дихальній системі, травному тракті та сечостатевих шляхах поблизу кровоносних та лімфатичних судин, а також периферичних нервів. Завдяки експресії широкого спектра рецепторів та вивільненню різних медіаторів ТК відіграють ключову роль у реакціях вродженого та набутого імунітету та є важливими клітинами у здійсненні захисту проти деяких бактеріальних інфекцій. ТК можуть ініціювати та контролювати вроджену імунну відповідь на інвазивні збудники. Найвідоміша роль ТК — це, безсумнівно, їхня ефекторна функція при алергічних реакціях. При реакціях гіперчутливості негайного І типу ТК активуються при перехресному зв’язуванні алергеном поблизу розташованих алерген-специфічних IgE, асоційованих з високоафінним IgE-рецептором на поверхні ТК. У результаті у сенсибілізованих осіб під впливом алергену відбувається IgE-залежна активація ТК з подальшим вивільненням більшої кількості преформованих та знову синтезованих медіаторів, цитокінів та хемокінів. Крім того, можлива IgE-незалежна активація ТК різними тригерами, включаючи фізичні фактори, фрагменти комплементу, фактор стовбурових клітин, нейропептиди, цитокіни, бактеріальні продукти (ліпополісахариди), деякі отрути та токсини й фармакологічні препарати.
Таким чином, при мастоцитозі ТК можуть бути активовані IgE-залежними (алергени) та IgE-незалежними механізмами, що веде до вивільнення медіаторів запалення та цитокінів під впливом як алергенів, так і багатьох інших факторів, включаючи опіати, міорелаксанти та фізичні тригери.
Для діагностики мастоцитозу потрібна відповідність кільком критеріям. Підвищена концентрація триптази у сироватці, щільні інфільтрати тучних клітин у вогнищах ураження шкіри або в кістковому мозку, експресія CD2 та CD25 на тучних клітинах кісткового мозку або наявність мутації c-kit можуть допомогти у діагностиці [3].
У пацієнтів з мастоцитозом відзначається підвищений рівень сироваткової триптази та гістаміну в крові. Гістамін діє через чотири рецептори, H1–H4, підвищуючи проникність судинної стінки, сприяючи вазодилатації, звуженню гладких м’язів бронхів та травного тракту, посиленню продукції шлункової кислоти парієтальними клітинами (через H2-рецептори) та виникненню свербежу. Гістамін, лейкотрієни та ендотелін викликають гіпотонію та набряки шляхом впливу на ендотелій судин. При спонтанній активації ТК, що знаходяться в різних тканинах, медіатори, що вивільняються, впливають як на сам орган, так і на його імунні клітини. Клінічно ці патофізіологічні ефекти можуть призвести до анафілаксії. Таким чином, різноманітність медіаторів ТК обумовлює широку варіабельність симптомів мастоцитозу.
Клінічні прояви мастоцитозу
Клінічні прояви мастоцитозу пов’язані з вивільненням медіаторів ТК та інфільтрацією тканин ТК. Симптоми включають свербіж, почервоніння, прискорене серцебиття, головний біль, біль у животі, діарею, гіпотонію, анафілаксію, дратівливість, депресію, непритомний стан і скелетно-м’язовий біль. Раптова поява симптомів може бути індукована численними екзогенними факторами, такими як тертя, тепло, укус ос, вплив стресу, вживання наркотичних речовин. Інтенсивність симптомів варіює від помірніх до тяжких чи навіть загрожуючи життю. Різні органи, у тому числі шкіра (свербіж та почервоніння), ШКТ (диспептичні розлади), центральна нервова система (головний біль, депресія, когнітивні розлади) та кістково-м’язова система (остеопенія, остеопороз) можуть бути залучені до патологічного процесу [4].
Шкірний мастоцитоз — ізольоване ураження шкіри без ураження внутрішніх органів.
У шкірній формі мастоцитозу виділяють:
— плямисто-папульозний шкірний мастоцитоз або пігментна кропив’янка;
— дифузний шкірний мастоцитоз;
— локалізовану мастоцитому шкіри.
У деяких хворих, крім плямисто-папульозних висипань, наявні телеангіектазії, переважно на шкірі грудей, плечей, шиї та верхної частини спини. Однак наявність телеангіектазій не є критерієм для виділення окремого підтипу шкірного мастоцитозу. Телеангіектатичний підтип шкірного мастоцитозу був виключений із сучасної класифікації мастоцитозу [10].
Висип при пігментній кропив’янці представлений плямами та папулами буро-червоного кольору різного діаметра, розташованими на шкірі тулуба та кінцівок, переважно проксимальних відділів. Спочатку висипка з’являється на шкірі стегон, пахвових западин або нижньої половини тулуба і далі поширюється по всьому шкірному покриву.
Симптом Дар’є є важливою діагностичною ознакою при ураженні шкіри, зумовленому мастоцитозом: при механічному впливі на вогнище (близько 5 разів) шляхом помірного тиску за допомогою шпателя відзначається поява набряклості та почервоніння в ділянці висипань. Симптом Дар’є не завжди позитивний у дорослих хворих [5].
Слід зазначити, що антигістамінні препарати можуть зменшувати уртикароподібні зміни висипань. У маленьких дітей з мастоцитомою або поліморфним варіантом пігментної кропив’янки виявлення симптому Дар’є може спровокувати раптове почервоніння всього шкірного покриву та/або системну гіпотензію, у зв’язку з чим проведення цього діагностичного тесту у таких пацієнтів не рекомендовано [11].
Плямисто-папульозний шкірний мастоцитоз підрозділений на два підтипи:
1) мономорфний варіант, що характеризується висипаннями малих розмірів (до 5 мм у діаметрі);
2) поліморфний варіант, що характеризується поліморфними (часто великими) висипаннями, а саме бляшками і вузлами, що мають тенденцію до трансформації в плями і папули.
У дорослих хворих на мастоцитоз зустрічається переважно мономорфний варіант. Отже, лише мономорфний варіант зберігається протягом усього життя, тоді як поліморфні висипання зазвичай регресують у період статевого дозрівання.
При дифузному шкірному мастоцитозі відзначається генералізована еритема та потовщення шкіри, колір уражень темніший порівняно з нормальною шкірою. Найчастіше спостерігається явний і стійкий дермографізм після мінімального механічного подразнення та поява пухирів. Дифузний шкірний мастоцитоз зустрічається головним чином у дітей та є рідкісною формою шкірного мастоцитозу. Тенденція до виникнення пухирів зменшується до 3–4 років.
Іншим підтипом шкірного мастоцитозу у дітей є мастоцитома, що являє поодиноке вогнище, яке височіє над рівнем шкіри, коричневого або жовтого кольору, від 1 до 5 см у діаметрі. Диференціальна діагностика між різними підтипами шкірного мастоцитозу в окремих випадках може виявитися складною. Наприклад, між генералізованим поліморфним варіантом пігментної кропив’янки і дифузним шкірним мастоцитозом, а також між поліморфною пігментною кропив’янкою і множинними мастоцитомами.
У більшості дітей відзначається ізольоване ураження шкіри, при цьому лише незначна кількість хворих страждає від симптомів, пов’язаних з медіаторами запалення тучних клітин. Дорослі хворі на мастоцитоз в основному мають системне ураження, а саме наявність аномальних тучних клітин у кістковому мозку та/або інших органах.
Системний мастоцитоз — гетерогенна група хвороб. Незалежно від підтипу системного мастоцитозу, кістковий мозок уражений практично в усіх пацієнтів. Більшість дорослих пацієнтів страждають на індолентний системний мастоцитоз, який характеризується симптомами, зумовленими медіаторами тучних клітин; частим ураженням шкіри; відсутністю дисфункції органів-мішеней та середньою тривалістю життя [6].
Навпаки, у хворих на агресивні форми системного мастоцитозу відзначається пошкодження органів унаслідок їх інфільтрації тучними клітинами, що може призвести до прогресуючої цитопенії, асциту, мальабсорбції та інших реакцій.
Як правило, ураження шкіри є основним критерієм у діагностиці хворих на мастоцитоз. Клінічний діагноз шкірних проявів мастоцитозу можна підтвердити гістологічно та імуногістохімічно.
Методи діагностики мастоцитозу
Для діагностики шкірної форми мастоцитозу використовують біопсію шкіри та її патоморфологічне дослідження.
Патоморфологічні особливості шкіри при мастоцитозі. Морфологічно визначається підвищена кількість меланіну у базальному шарі; щільний обмежений інфільтрат тучних клітин у верхніх та середніх шарах дерми або лімфоцитарний периваскулярний інфільтрат з домішкою великої кількості тучних клітин та еозинофілів у верхніх шарах дерми.
Тучні клітини мають круглі ядра і базофільні цитоплазматичні гранули, за відсутності дегрануляції. При пігментній кропив’янці виявляють переважно змінені (неопластичні) тучні клітини овальної, витягнутої та веретеноподібної форми. Тоді як при мастоцитомі гладкі клітини мають округлу, незмінену форму. При забарвленні за Романовським — Гімзе або толуїдиновим синім видно метахроматично-пурпурно-червоні гранули. Імуногістохімічно виявляють тучні клітини при реакції антитіл до специфічних антигенів мастоцитів, а саме з-KIT (CD117) та триптази.
У діагностиці системного мастоцитозу використовують дослідження кісткового мозку. У дорослих пацієнтів з мастоцитозом, навіть за відсутності клінічних симптомів та/або мутації KIT та/або нормальному рівні триптази, необхідно проведення біопсії кісткового мозку, що включає гістологічне, цитологічне та імунофенотипове дослідження. У дітей з мастоцитозом за відсутності клінічних та/або лабораторних даних щодо агресивного системного мастоцитозу проведення біопсії кісткового мозку недоцільне. Однак необхідний динамічний контроль рівня триптази та гемограми. При досягненні рівня триптази більше ніж 100 нг/мл та/або виявленні цитопенії рекомендується проведення біопсії кісткового мозку.
У всіх хворих на мастоцитоз необхідно динамічне спостереження за показниками крові, включаючи рівень триптази один раз на рік. Залежно від клінічного перебігу, лабораторних параметрів, стійкого підвищення сироваткового рівня триптази та виявлення мутації KIT вирішується питання про повторне дослідження кісткового мозку [7].
Лікування мастоцитозу
Тактика спостереження та лікування пацієнтів із мастоцитозом залежить від загального стану хворого, клінічної картини, а також результатів лабораторних досліджень. Необхідний індивідуальний підхід у лікуванні хворих на мастоцитоз.
H1-антагоністи є препаратами вибору за наявності шкірних симптомів (свербіж, почервоніння, пухирі, набряк). За даними літератури, дози можна регулювати індивідуально залежно від інтенсивності симптомів до 4-кратного підвищення добової дози аналогічно схемі, що використовується у пацієнтів з хронічною кропив’янкою.
За допомогою комбінації H2-антагоністів гістамінових рецепторів у більшості хворих на шкірний мастоцитоз та індолентний системний мастоцитоз вдається усунути такі симптоми, як біль у животі, діарея. У пацієнтів зі шлунково-кишковими симптомами, що зберігаються, може бути ефективне поєднання інгібіторів протонного насоса і Н2-антигістамінних препаратів [9].
Фототерапія/фотохіміотерапія успішно застосовується для лікування шкірних симптомів у пацієнтів із КМ та ІСМ. У результаті ПУВА-терапії було відзначено зменшення інтенсивності свербежу та часткове регресування висипань унаслідок міграції макрофагів, що містять гранули меланіну. Слід зазначити, що рецидив захворювання настає протягом декількох місяців після припинення ПУВА-терапії [9].
Останнім десятиліттям таргетна терапія, спрямована на пригнічення тирозинкіназ, стала новим перспективним підходом у лікуванні пацієнтів з мастоцитозом. Препарати, що використовуються найчастіше у лікуванні мастоцитозу: іматиніб, дазатиніб, мазитиніб тощо.
Хворим на мастоцитоз рекомендовано застосування епінефринової шприц-ручки у разі появи симптомів анафілаксії. Пацієнти з виявленим специфічним IgE проти отрути бджоли або інших перетинчастокрилих потребують довічної специфічної імунотерапії.
Рекомендовано уникати таких тригерів, які можуть спричинити дегрануляцію тучних клітин (уникнення необов’язкове при поодиноких ураженнях): теплі або занадто гарячі ванни, аспірин, алкоголь, ібупрофен, кодеїн та морфін, деякі анестетики [7].
Прогноз мастоцитозу
Прогноз залежить від підтипу захворювання та згодом визначає стратегію лікування. Доросла форма мастоцитозу, як правило, зберігається протягом усього життя.
При дитячому мастоцитозі висипання мають тенденцію до мимовільного регресування під час статевого дозрівання. Мастоцитоми зникають майже у 100 % випадків, тоді як найбільші ураження шкіри можуть зберігатися у 30–50 % дітей [9].
Клінічні випадки
Клінічний випадок 1 (рис. 1)
До клініки звернулися батьки з дитиною. Хлопчику 4 місяці. Скарги: батьків непокоїть поява на тілі дитини плями.
Об’єктивно: на спині дитини пляма овальної форми розмірами 2 × 1 см, жовто-коричневого кольору, при натисканні виражена гіперемія, набряклість (позитивний симптом Дар’є — Унни).
Через вік пацієнта та характерну клінічну картину гістологічне дослідження елемента не проводилося.
Діагноз: шкірна мастоцитома.
Клінічний випадок 2 (рис. 2)
До клініки звернулися батьки з дитиною 5 місяців. Скарги на множинні висипання по всій поверхні тіла.
Об’єктивно: дрібні пігментовані плями по всій поверхні тіла, округлої форми, розмірами до 0,5 см у діаметрі. За словами батьків, кількість плям збільшується поступово протягом 2 місяців, дитину вони ніяк не турбують. Перші плямі батьки помітили у віці 3 тижнів.
Через вік пацієнта та характерну клінічну картину гістологічне дослідження елементів не проводилося.
Діагноз: пігментна кропив’янка або плямисто-папульозний мастоцитоз. Мономорфний тип.
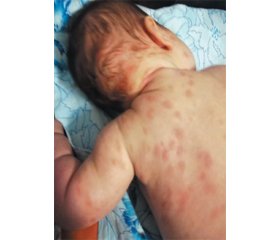
Клінічний випадок 3 (рис. 3)
До клініки звернулися батьки дитини 6 місяців. Скарги на висипання по всій поверхні тіла.
Об’єктивно: на тілі дитини численні плями та бляшки округлої форми до 1,5 см у діаметрі. За словами батьків, перші висипання з’явилися на тілі дитини у віці 10 днів. При натисканні поява гіперемії, набряклості елемента, уртикарії — позитивний симптом Дар’є — Унни.
Через вік пацієнта та характерну клінічну картину гістологічне дослідження елементів не проводилося.
Диагноз: плямисто-папульозний шкірний мастоцитоз. Поліморфний тип.
Клінічний випадок 4 (рис. 4)
До клініки звернувся чоловік зі скаргами на висипання по всій поверхні тіла, свербіж, відчуття печіння в ділянці деяких висипань, які з’являлися на різних частинах тіла протягом трьох років. У місцях тертя найбільш характерні висипання, що відповідає клінічним проявам симптому Дар’є — Унни.
Об’єктивно: рожево-коричневі плями на поверхні шкіри спини округлої форми.
Гістологічний опис: у матеріалі фрагмент шкіри. В епідермісі визначається гіперортокератоз, помірний акантоз, спостерігається пігментація базальних кератиноцитів. У папілярній та ретикулярній дермі визначається скупчення мономорфних клітин з округлими ядрами з дрібнодисперсним хроматином та щільною амфофільною гранулярною цитоплазмою, яка при забарвленні в толуїдиновий синій містить фіолетові гранули. По периферії визначається щільний периваскулярний лімфогістіоцитарний інфільтрат із домішкою поодиноких еозинофілів.
Отже, морфологічна картина найбільше відповідає мастоцитозу.
Діагноз: мастоцитоз.
У розглянутих клінічних випадках спостерігається цікавий факт раннього початку захворювання та ранньої появи шкірних проявів мастоцитозу. Ці особливості викликали складність діагностики у суміжних фахівців, тому що були помилково розцінені як вроджені пігментні невуси у немовлят. Помилки діагностики викликали відповідно неправильну тактику ведення пацієнтів, яка передбачала лише динамічне спостереження. У викладеному матеріалі розглядаються різні варіанти клінічного перебігу захворювання, наголошується на необхідності своєчасної верифікації діагнозу у зв’язку з можливим розвитком анафілаксії та необхідністю консультації суміжних фахівців. Для глибшого розуміння процесу у статті наведено патоморфологічні особливості, особливості клінічного перебігу різних форм мастоцитозу, а також алгоритм діагностичних процедур.
Висновки
Ураження шкіри є основним критерієм у діагностиці хворих на мастоцитоз. Клінічний діагноз шкірних проявів мастоцитозу можна підтвердити гістологічно та імуногістохімічно.
У дітей з мастоцитозом за відсутності клінічних та/або лабораторних даних щодо агресивного системного мастоцитозу проведення біопсії кісткового мозку недоцільне. Однак необхідний динамічний контроль рівня триптази та гемограми. При досягненні рівня триптази більше ніж 100 нг/мл та/або виявленні цитопенії рекомендується проведення біопсії кісткового мозку.
У всіх хворих на мастоцитоз необхідно динамічне спостереження за показниками крові, включаючи рівень триптази один раз на рік.
Прогноз залежить від підтипу захворювання і надалі визначає стратегію лікування. Доросла форма мастоцитозу, як правило, зберігається протягом усього життя.
При дитячому мастоцитозі висипання мають тенденцію до мимовільного регресування під час статевого дозрівання. Мастоцитоми зникають, не залишаючи сліду, майже у 100 % випадків, тоді як найбільші ураження шкіри можуть зберігатися у 30–50 % дітей.
Ведення пацієнтів з мастоцитозом залежить від загального стану хворого, клінічної картини та результатів лабораторних досліджень. Необхідний індивідуальний підхід у лікуванні хворих на мастоцитоз.
Хворим на мастоцитоз рекомендовано мати у своїй аптечці епінефринову шприц-ручку та її застосування у разі появи симптомів анафілаксії.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 06.04.2022
Рецензовано/Revised 20.04.2022
Прийнято до друку/Accepted 28.04.2022
/50.jpg)
/50_2.jpg)

/47.jpg)
/51.jpg)
/52.jpg)