Статтю опубліковано на с. 30-33
Введение
Среди всех препаратов, которые сегодня применяются в лечении больных, страдающих сердечно-сосудистыми заболеваниями, наиболее значимое положительное влияние на прогноз оказывают статины [1]. Более того, эта группа препаратов показала выраженный эффект в первичной профилактике среди пациентов высокого риска c артериальной гипертензией, сахарным диабетом или хронической болезнью почек 3–5-й степени [2–4]. Поэтому, если говорить о возможной эффективности первичной и вторичной профилактики в стране, борьбе с осложнениями сердечно-сосудистых заболеваний или с кардиальной смертью, необходимо оценить, насколько четко выполняются рекомендации и протоколы по назначению статинов. Все это особенно актуально для Украины — страны, где сердечно-сосудистые заболевания занимают лидирующие позиции, а удельный вес кардиальной смерти в структуре смертности максимален [5].
Целью работы явился анализ назначений статинов больным с артериальной гипертензией, которые обратились к врачу-кардиологу в поликлинике.
Материалы и методы
Нами был создан регистр больных, которые обратились на прием к врачу поликлиники в период со 2.10.2015 по 15.12.2015 г. и у которых во время приема была диагностирована, в том числе и впервые выявлена, АГ.
При выполнении исследования в создании регистра участвовали 150 врачей из различных регионов Украины (всего 11 областей), что позволило за относительно короткий период сделать достаточно репрезентативную выборку — 2964 пациента, среди которых преобладали женщины (1627 больных, что составило 54,9 %). Распределение пациентов, включенных в регистр, по регионам представлено в табл. 1. Возраст больных колебался от 19 до 90 лет и в среднем составил 60,6 ± 11,5 года. Большинство пациентов имели сопутствующие патологии, среди которых преобладали ишемическая болезнь сердца (62 %) и сахарный диабет (22 %). К сожалению, у некоторых больных наблюдалось осложненное течение: инфаркт миокарда в анамнезе перенесли 20,7 % пациентов, инсульт — 10,6 %. Фибрилляция предсердий выявлена в 11,5 % случаев, хроническая болезнь почек выше 3-й степени — в 16,4 %.
/30-50/31-1.jpg)
Для унификации подходов к сбору данных была разработана анкета, предполагавшая введение только тех данных, которые реально получить в условиях поликлиники. В случае если рутинное проведение каких-либо исследований невозможно (например, проведение эхокардиографии или определение скорости клубочковой фильтрации), данные показатели не представлялись.
Анализ данных проводился при помощи встроенных средств статистического анализа электронных таблиц Microsoft Excel и пакета прикладных программ SPSS 13.0.
При анализе применялись методы описательной статистики (для количественных переменных вычис–лялись следующие показатели: n, среднее арифметическое, медиана, стандартное отклонение, минимум и максимум, а для категориальных — частота и доля в процентах), графические методы, методы интервального оценивания (выполнялось построение доверительных интервалов для средних арифметических или медиан в зависимости от согласования данных с нормальным законом распределения). Для анализа согласованности распределения данных с нормальным законом распределения применялся критерий Шапиро — Уилка или Колмогорова — Смирнова (при невозможности применения критерия Шапиро — Уилка в силу слишком большой выборки) при уровне значимости 0,01 [6].
Для оценки значимости различий при парных сравнениях был использован критерий Манна — Уитни или критерий Стьюдента для независимых выборок в зависимости от результатов проверки нормальности распределения данных.
Для сравнения нескольких подгрупп по количественным переменным был применен дисперсионный анализ с последующим применением критерия множественных сравнений Тьюки. В случае если предпосылки применения дисперсионного анализа не выполнялись (остатки не были распределены нормально), выполнялся ДА на рангах.
Результаты и обсуждение
Результаты анализа офисного АД, которое было зафиксировано во время осмотра, позволили установить: среднее ДАД составляет 94,2 мм рт.ст., САД — 164,5 мм рт.ст., что свидетельствует о плохом контроле гипертензии.
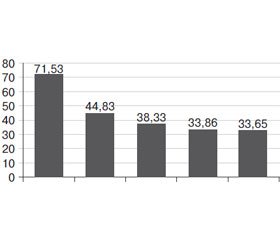
Анализ липидного обмена, проведенный на основании данных 2350 пациентов, свидетельствует о высоком уровне общего холестерина в целом по группе — 5,78 ± 1,19 ммоль/л. При этом статины в целом по группе были назначены в 39,5 % случаев. Наиболее часто статины назначали врачи-кардио–логи в южном регионе (Одесская, Николаевская, Херсонская области) — 71,5 %, реже всего — врачи-кардиологи Киевской области — 33,6 % (рис. 1).
/30-50/31-2.jpg)
На основании этих показателей утверждать о правильности и обоснованности назначения или неназначения статинов не представляется возможным, так как главным аргументом для назначения статинов является не уровень общего холестерина в группе, а индивидуальный риск пациента [7]. Согласно последним рекомендациям по профилактике и лечению дислипопротеидемий (2016 г.), необходимо проведение стратификации риска пациентов [8]. Показанием к назначению статинов является наличие у пациентов очень высокого или высокого риска развития фатальных сердечно-сосудистых событий. К пациентам очень высокого риска относят больных с атеросклеротическим поражением сосудов независимо от локализации, СД с поражением органов-мишеней или с дополнительным фактором риска (курение, АГ, ДЛП), хронической болезнью почек со скоростью клубочковой фильтрации ниже 30 и индивидуальным риском по шкале SCORE выше 10. Группа пациентов высокого риска включает лиц без атеросклеротического поражения сосудов, но с наличием уровня общего ХС > 8 ммоль/л, или АД > 180/110 мм рт.ст., или сахарного диабета 1-го типа, или ХБП 3-й степени, или с индивидуальным риском по шкале SCORE 5–10 %. Всем этим пациентам должны быть назначены статины, а деление на группы необходимо только для определения агрессивности терапии и целевого уровня холестерина липопротеинов низкой плотности (ХС ЛПНП). Мы попытались проанализировать, были ли данные рекомендации основанием для назначения статинов пациентам. Для этого мы проанализировали частоту назначения статинов в зависимости от наличия критериев очень высокого или высокого риска. Группа больных с ИБС включала 1839 пациентов. Учитывая, что наличие этого заболевания является показанием для отнесения больного в группу очень высокого риска и проведения агрессивной статинотерапии, мы провели оценку, всегда ли при диагностике ИБС врач-кардиолог назначает статины, и, к сожалению, оказалось, что только в 47 % случаев. Причем в группе пациентов, у которых не было ИБС, статины были назначены в 39,5 % случаев (возможно, для этого имелись другие основания). То есть первый, не очень приятный, вывод по применению статинов в исследовании СИСТЕМА свидетельствует, что наличие диагноза ИБС, по мнению врачей, не является основанием для назначения статинов, несмотря на то, что, согласно рекомендациям 2016 г. по лечению больных с хронической ИБС, применение этой группы препаратов является обязательным независимо от уровня холестерина и основного патогенетического механизма (атеросклеротическое повреждение, вазоспазм или микроваскулярная стенокардия) [8].
Результаты статистического анализа заболеваний сердечно-сосудистой системы свидетельствуют, что в нашей стране отмечается гипердиагностика ИБС, частично связанная с невозможностью полного обследования больного для уточнения генеза болей в области сердца [5]. Было бы логично предположить, что с этим частично связано неназначение статинов больным с ИБС врачами в исследовании СИСТЕМА. Поэтому мы провели более глубокий анализ частоты назначения ингибиторов КоА-редуктазы у пациентов с уже осложненным течением заболевания, например, перенесших инфаркт миокарда. К сожалению, среди больных с инфарктом миокарда в анамнезе статинотерапия была рекомендована только в 49,9 % случаев. Практически с такой же частотой (44,3 %) статины были рекомендованы и пациентам, перенесшим инсульт (рис. 2).
/30-50/32-1.jpg)
Как показывают результаты клинических исследований, регистров, когортных наблюдений, применение статинотерапии во вторичной профилактике обеспечивает достоверное снижение не только частоты сердечно-сосудистых событий, но и кардиальной и общей смерти [9]. Неназначение статинов следует рассматривать не только как невыполнение существующих протоколов, но и как врачебную ошибку.
Как известно, больные с сахарным диабетом 2-го типа имеют высокий риск развития сердечно-сосудистых осложнений, нуждаются в постоянном приеме статинов, обеспечивающих улучшение прогноза [10]. Среди пациентов, которые были включены в исследование СИСТЕМА, сахарный диабет наблюдался у 650 больных, при этом статины были назначены только 353 пациентам, что составило 45,7 %. То есть и наличие сахарного диабета не всегда являлось основанием для назначения статинов, что не соответствует положениям рекомендаций.
Хроническая болезнь почек (ХБП) в последние годы рассматривается как самостоятельный фактор риска развития сердечно-сосудистых осложнений, и риск кардиальной смерти при ХБП значительно превышает вероятность достижения терминальной почечной недостаточности [11]. Поэтому в зависимости от тяжести ХБП больных включают в группы очень высокого и высокого риска, что предусматривает необходимость профилактического приема статинов. Согласно результатам исследования СИСТЕМА, среди лиц с артериальной гипертензией данные о функциональном состоянии почек имели место у 1740 пациентов, среди которых у 16,4 % была выявлена связь между уровнем систолического артериального давления и удельным весом лиц с хронической болезнью почек. Несмотря на наличие показаний к назначению статинов у больных с ХБП 3-й и более стадии эта группа препаратов была рекомендована только 43,9 % пациентов.
Группа пациентов высокого риска включает и лиц с тяжелой артериальной гипертензией (систолическое артериальное давление свыше 180 мм рт.ст.). В этом случае даже при отсутствии других показаний больным рекомендован прием статинов. Среди пациентов, включенных в анализ, высокая артериальная гипертензия (3-й степени) обнаружена в 9,3 % случаев. Однако и этот пункт рекомендаций не получил должной реализации в назначениях кардиологов, и гиполипидемическая терапия была рекомендована только в 40 %.
Выводы
Таким образом, результаты анализа назначения статинов в реальной клинической практике свидетельствуют о недооценке врачами риска больного и возможности с помощью статинов улучшить прогноз. Наиболее часто, но реже, чем следовало, врачи-кардиологи назначали статины больным, перенесшим инфаркт миокарда, в то время как при наличии в анамнезе инсульта, сахарного диабета, хронической болезни почек или высокой артериальной гипертензии в назначениях кардиологов статины встречаются менее чем у половины пациентов. К сожалению, следует констатировать, что если не изменится отношение врачей к необходимости назначения статинов, рассчитывать на существенное снижение сердечно-сосудистой смертности в Украине не представляется возможным.
Конфликт интересов. Автор заявляет об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. CCT Collaboration // Lancet. — 2015. — 385. — 1397-405.
2. Taylor F., Ward K., Moore T.H. et al. // Cochrane Database Syst. Rev. — 2011. — 1. — CD004816.
3. Colhoun H.M., Betteridge D.J., Durrington P.N. et al. Оn behalf of the CARDS investigators. Primary prevention of cardiovascular desease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Diabetes Study (CARDS): multicenter randomized placebo-controlled trial // Lancet. — 2004. — 364. — 685-96.
4. Athyros V.G., Mikhailidis D.P., Papageorgiou A.A. et al. The effect of statins versus untreated dyslipidaemia on renal function in patients with coronary heart disease. A subgroup analysis of the Greek atorvastatin and coronary heart disease evaluation (GREACE) study // J. Clin. Pathol. — 2004. — 57(7). — 728-734.
5. Коваленко В.М. Проблеми здоров’я і медичної допомоги та модель покращення в сучасних умовах: Посібник. — К., 2016.
6. Лапач С.Н., Чубенко А.В., Бабич П.Н. Статистические методы в медико-биологических исследованиях с использованием Exel. — К.: Морион, 2001.
7. Stone N.J. et al. 2013 ACC/AHA Blood Cholesterol Guideline.
8. Catapano et al. 2016 ESC/EAS Guidelines for the Management of Dyslipidaemias // European Heart Journal. — 2016.
8. Стабільна ішемічна хвороба серця: Адаптована клінічна настанова, заснована на доказах. — 2016.
9. Scandinavian Simvastatin Survival Study Group. Randomized trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S) // Lancet. — 1994. — 344. — 1383-1389.
10. American Diabetes Association. Standards of Medical Care in Diabetes — 2016 // The Journal оf Clinical аnd Applied Research аnd Education. — 2016.
11. Am. J. Kidney Dis. — 2002. — 39(2 suppl. 1). — 818.

/30-50/31-1.jpg)
/30-50/31-2.jpg)
/30-50/32-1.jpg)