Статья опубликована на с. 70-77
Проблема нарушения соматического и психического здоровья вследствие употребления психоактивных веществ занимает одну из лидирующих позиций в сфере общественного здоровья и здравоохранения. Ввиду определенных социальных тенденций можно констатировать тот факт, что эта проблема на сегодняшний день затрагивает не только взрослое, но и во все возрастающей степени подростковое и даже детское население. Наиболее тяжелыми, труднокурабельными осложнениями при употреблении психоактивных веществ (и, в частности, алкоголя как наиболее распространенного и доступного вещества) являются осложнения со стороны центральной (ЦНС) и периферической нервной системы (ПНС).
Литературные данные, касающиеся неврологических осложнений при употреблении алкоголя, малочисленны и нередко противоречивы. Имеющиеся же методические пособия и публикации по данной проблеме освещают в большинстве своем лишь отдельные аспекты.
Согласно классическим представлениям, неврологическая семиотика при алкоголизме условно подразделена на два уровня — центральный и периферический, однако чаще наблюдается сочетанное поражение. Считаясь с тем, что в основе неврологических нарушений при алкоголизме лежат не воспалительные, а дегенеративно-деструктивные изменения в нервной ткани, В.Т. Кондрашенко и А.Ф. Скугаревским предложено устаревшие термины «алкогольный полиневрит» и «алкогольный энцефалит» заменить на «алкогольная полинейропатия» и «алкогольная энцефалопатия». Судорожные эпилептиформные припадки при абстиненции и нарушения мозгового кровообращения (геморрагический инсульт, субарахноидальное кровоизлияние) авторы рассматривают как синдром основного заболевания [4].
В единственной монографии «Неврологические проявления алкоголизма» Г.Я. Лукачер, Т.А. Маховой (М., 1989), непосредственно посвященной поражению нервной системы при злоупотреблении алкоголем, нашли отражение разнообразные неврологические симптомы и синдромы при остром алкогольном опьянении и хроническом алкоголизме. Рассматривается концепция происхождения гидроцефалии, а также роль алкоголизма в развитии атеросклероза сосудов головного мозга и нарушении мозгового кровообращения. Данная монография основана на научных параклинических исследованиях и представляет в большей степени академический, чем практический интерес [9].
В опубликованных в последние годы отечественных и зарубежных журнальных статьях подробно описываются отдельные клинические симптомокомплексы алкогольного поражения нервной системы при острой алкогольной интоксикации, синдроме отмены приема алкоголя, деменции, алкогольной полинейропатии, энцефалопатии Гайе — Вернике и синдроме Корсакова. Однако некоторые из указанных форм, такие как алкогольная церебеллярная дегенерация и центральный понтинный миелиноз, основаны по сути своей на топографических и морфологических данных, а не на клинических симптомах. Особый интерес представляют описанные современные варианты — табачно-алкогольная амблиопия, алкогольная миопатия и печеночная энцефалопатия [1–3, 10–12].
Приведенные выше данные свидетельствуют о весьма отрывочных сведениях и об отсутствии системного подхода к неврологическим осложнениям при злоупотреблении алкоголем. При излишнем многообразии несущественной терминологии в литературе отсутствует единая структурная клиническая классификация таких осложнений и особенностей их течения на современном этапе.
Исходя из вышеизложенного, мы попытались восполнить этот пробел. Продолжительный практический опыт работы в наркологических и неврологических стационарах позволил нам провести сравнительный анализ и сопоставить собственные наблюдения с литературными данными, предложить более конкретные диагностические критерии осложнений со стороны центральной и периферической нервной системы и обобщить их в классификационную схему, удобную для практических целей.
Мы обратили внимание на то, что в клинической картине поражения нервной системы при хроническом алкоголизме (ХА) отмечаются полиморфизм и относительная избирательность. Наиболее ранима вегетативная нервная система (ВНС) — она страдает уже в начале заболевания, а при манифестации алкогольного абстинентного синдрома (ААС) наблюдается выраженный симптомокомплекс нарушения ее функции. Уже в этот период диагностируются вегетативная дисфункция (ВД) по гипертоническому типу (в последующем гипертоническая болезнь), вегетативные полинейропатии; в неврологическом статусе определяется сухожильно-надкостничная гиперрефлексия на верхних конечностях при отсутствии асимметрии и патологических знаков.
Раннее вовлечение ВНС при злоупотреблении алкоголем связано с поражением диэнцефальной (гипоталамической) области ввиду выраженного тропизма рецепторов указанной структуры головного мозга к продуктам распада алкоголя. Для начального периода характерны такие симптомы вегетативной дисфункции, как тахикардия, гипергидроз, агрипния, нарушение аппетита, диарея, учащенное мочеиспускание. В более тяжелых случаях возможно появление тремора и других психосоматических нарушений, таких как напряженность, тревога, страх, галлюцинации и прочие переживания больных, сходные с таковыми при делирии (белой горячке). Все вышеперечисленные симптомы обратимы под влиянием лечения.
Дальнейшее прогрессирование сопровождается формированием вегетативной недостаточности по типу перманентной, пароксизмальной или перманентно-пароксизмальной форм. На первых этапах употребления алкоголя ВД протекает с преобладанием симпатического, а на последующих — парасимпатического тонуса ВНС, возможны диэнцефальные пароксизмы.
Вегетативная дисфункция в целом характеризуются двумя синдромами: нейроэндокринным и нейротрофическим. При нейроэндокринном у пациентов отмечаются расстройство аппетита (полифагия в виде анорексии либо булимии), нарушение схемы «сон — бодрствование», инверсия сексуальных функций (от гиперсексуальности до импотенции). При нейротрофическом — сухость кожи и слизистых оболочек, гиперкератоз и ломкость ногтей, гипер- и гипотрихоз (вплоть до универсального облысения), спонтанные язвы и переломы, артропатии.
Поражение центральной нервной системы характеризуется ранним появлением неспецифических (общих) и относительно специфических (очаговых) признаков энцефалопатий. К неспецифическим признакам относятся: периодические головные боли без объективных признаков гипертензии (отсутствие патологических изменений на глазном дне, нормальные артериальное давление (АД), электроэнцефалография (ЭЭГ), компьютерная томография), повышенная раздражительность, неустойчивое настроение (депрессия, эйфория, дисфория), инверсия сна — агрипния (сонливость днем и бессонница ночью), нарушение отдельных когнитивных и мнестических функций. Все это дополняется вегетативной дисфункцией по вышеописанному типу.
У лиц, предрасположенных к зависимости от алкоголя (СЗА), на более поздних этапах могут присоединяться очаговые, более специфичные признаки энцефалопатий. К их числу относятся: апраксия и агнозия (аутотопагнозия, анозогнозия, акалькулия, аграфия, алексия), а также другие симптомы нарушения высших интегральных функций коры головного мозга. Как правило, перечисленные симптомы на этом этапе носят преходящий характер. Кроме того, известно, что анозогнозия, то есть отрицание своего заболевания, является одним из ранних очаговых признаков алкогольной энцефалопатии.
Перечень общих и очаговых симптомов начальных стадий алкогольных энцефалопатий указывает на то, что такие пациенты в первую очередь обращаются за помощью к врачам общей практики: участковым терапевтам, эндокринологам, кардиологам, и в последующем направляются к неврологу. И только при манифестации продуктивной психиатрической симптоматики (уже на более поздних стадиях болезни) к лечению подключаются наркологи и психиатры.
Соответственно нашим наблюдениям неврологические нарушения в соматической нервной системе проявляются симптомами выпадения и симптомами раздражения. К симптомам выпадения относятся: периферические (вялые) парезы (параличи) и псевдопарезы (мозжечковая атаксия, сенсорная атаксия, акинезия, ригидность). В виде исключения встречаются центральные (пирамидные) параличи. К симптомам раздражения относятся: парестезии, судороги (крампий, псевдоатетоз пальцев рук и ног, эпилептические припадки, локализованный и генерализованный тремор), менингизм (симптомы Кернига, Брудзинского, ригидность мышц затылка).
В изолированном варианте встречается поражение II и VII пар черепных нервов. В комбинации с другими неврологическими синдромами возможна также патология со стороны глазодвигательных (III, IV, VI пары) — при полиоэнцефалите Гайе — Вернике и каудальных нервов (IX, X, XII пары) — при Корсаковском писхозе.
Таким образом, разнообразная вегетативная и соматическая неврологическая симптоматика при ХА (синоним СЗА) обладает определенной специфичностью и группируется в следующие основные (ведущие) синдромы:
1. Мозжечково-атактический.
2. Гипертонически-гипокинетический (паркинсонизм).
3. Гипотонически-гиперкинетический (алкогольный тремор).
4. Диэнцефальный (агрипния, анорексия, кахексия, вегетативная дисфункция).
5. Судорожный (алкогольная эпилепсия, крампий).
6. Псевдобульбарный (двигательно-акинетические и речевые нарушения).
7. Полиневритический.
Всем перечисленным неврологическим синдромам предшествуют либо сопутствуют когнитивные и интеллектуально-мнестические расстройства в виде снижения памяти, внимания, мышления, критики, отрицания болезни (анозогнозии). Социальная дезадаптация и медленная, но неуклонно прогрессирующая деградация личности — стержневой завершающий этап болезни [6].
Кроме того, анализируя собственные наблюдения, мы обратили внимание на то, что современное течение неврологических осложнений при злоупотреблении алкоголем отличается от классических форм.
Симптомы поражения нервной системы возникают на более ранних этапах употребления алкоголя, быстро прогрессируют и даже по-новому группируются в ключевые синдромы поражения всего длинника цереброспинальной оси (энцефалополинейропатии). Такие синдромы, как гипертонический, эпилептический, паркинсонический, дисциркуляторный, печеночный и др., могут быть предтечей для последующего развития гипертонической болезни, атеросклеротического паркинсонизма, вегетативной дистонии, гепатоцеребральной дистрофии и других заболеваний. В связи с этим ранняя диагностика перечисленных алкогольных синдромов и выявление их истинной причины может служить уточнением этиологии хронической соматической патологии.
Обобщенные классические (традиционные) и неклассические (современные) представления о неврологических осложнениях хронического алкоголизма суммированы нами в виде следующей классификационной схемы (табл. 1).
/72.jpg)
Таким образом, исходя из предложенной схемы неврологических осложнений при ХА обращают на себя внимание поражение центральной и периферической нервной системы в виде энцефалопатий, полинейропатий и энцефалополинейропатий. Алкогольные энцефалопатии представлены симптоматическими (дисциркуляторная и печеночная) и синдромальными (акинетико-ригидной, эпилептической и гипертензионно-гидроцефальной) формами. Классические формы осложнений со стороны нервной системы при ХА в виде острой алкогольной энцефалопатии Гайе — Вернике, подострой алкогольной мозжечковой атаксии и Корсаковского полиневритического паралича на современном этапе встречаются значительно реже и нередко протекают без явных признаков продуктивной психиатрической симптоматики. Сверхострые энцефалопатии четко сопутствуют алкогольному делирию, ААС и тяжелым интоксикациям. Их симптомы под влиянием адекватного лечения могут быть или обратимы, или в тяжелых случаях заканчиваться летальным исходом. Поражение периферической нервной системы многообразно. Рано вовлекается в процесс вегетативная нервная система, на более поздних этапах происходит вовлечение в процесс двигательных и чувствительных волокон. Поражение всего длинника цереброспинальной оси представлено энцефалополинейропатией [5].
Ниже мы остановимся на каждой из форм в соответствии с предложенной классификацией.
I. Алкогольные энцефалопатии
1. Симптоматические хронические алкогольные энцефалопатии представлены двумя формами: дисциркуляторной и печеночной.
а) Дисциркуляторная энцефалопатия. Патоморфологическим субстратом является склероз сосудов головного мозга. Ее спутник — гипертоническая болезнь (ГБ). У лиц, злоупотребляющих алкоголем, данная патология развивается в более молодом возрасте (до 40–45 лет) и прогрессирует значительно быстрее. По статистическим данным известно, что лица, злоупотребляющие алкоголем, стареют и умирают раньше. Причиной тому чаще всего становятся именно сердечно-сосудистые заболевания, в том числе гипертоническая болезнь. Наблюдаются тяжелые инфаркты миокарда, геморрагические и ишемические инсульты, преходящие нарушения мозгового кровообращения. Не исключена возможность того, что гипертоническая болезнь неясной этиологии у ряда пациентов является последствием недиагностированного ХА. С нашей точки зрения подобные случаи ГБ можно считать алкогольной патологией, так же как и алкогольную эпилепсию. Подтверждением данного предположения являются: во‑первых, нормализация АД при длительном воздержании от алкоголя; во‑вторых, более быстрая нормализация АД под влиянием гипотензивной терапии по сравнению с пациентами, страдающими гипертонической болезнью без алкоголизации.
б) Печеночная энцефалопатия. Возникает на фоне метаболических нарушений, токсического поражения и нарушения детоксикационной функции печени.
Начальный этап печеночной энцефалопатии проявляется умеренными когнитивными нарушениями, апатией, частой зевотой, сомноленцией. Возможно повышение тонуса по экстрапирамидному или экстрапирамидно-пирамидному типам. В последующем у пациентов диагностируется гепатоцеребеллярный синдром, характеризующийся мозжечковой атаксией, дизартрией, тремором, дистоническими феноменами — медленными вращательными движениями по типу атетоза, деменцией. Дальнейшее прогрессирование заболевания может приводить к развитию метаболической комы или делирия. При этом характерен клинический феномен астериксиса: внезапные гиперкинезы по типу неритмичных сгибательно-разгибательных («порхающих») движений в лучезапястных и голеностопных суставах, симметричные, сочетаются с множественными миоклониями.
Встречается также вариант портокавальной энцефалопатии, регистрируемый при хроническом заболевании печени на стадии формирования шунта между портальной веной и правым предсердием, вследствие чего кровь, несущая токсины и аммиак, достигает мозга. Печеночная энцефалопатия является одной из наиболее часто встречающихся форм, представляющих потенциальную угрозу для жизни пациента [3].
2. Синдромальные хронические алкогольные энцефалопатии представлены тремя формами: паркинсонической, эпилептической и гипертензионно-гидроцефальной.
а) Синдром паркинсонизма характеризуется медленно нарастающим ригидным мышечным тонусом, брадикинезией и брадилалией. Характерны акинезия, псевдопарезы. Этот симптомокомплекс дополняется мелкоразмашистым тремором покоя (гипертонически-гипокинетический синдром). Встречаются формы гемипаркинсонизма, при которых ограничение движений по типу ригидного псевдопареза отмечается только в одной половине тела.
При наличии избыточных движений в виде гиперкинезов различных вариантов тонус может носить дистонический характер, то есть отмечается гипотонически-гиперкинетический синдром.
б) Эпилептический синдром также имеет свои особенности. Он может быть парциальным (редко) и генерализованным (чаще). Первые эпилептические припадки можно рассматривать как реакцию организма на поступление психоактивного вещества в виде алкоголя. В последующем повторение припадков, развитие эпилептического статуса, изменение личности по эпилептоидному типу (вязкость мыслительного процесса, медлительность, излишняя обстоятельность, злобность, мелочность, черствость) позволяют подобные случаи рассматривать как синдромальную алкогольную энцефалопатию, а эпилепсию — как спутника АБ. При алкогольной эпилепсии в отличие от других форм на ЭЭГ отсутствует патологическая биоэлектрическая активность, а также не характерны после- и межприступные изменения, психические эквиваленты, припадки типа petitmal.
в) Гипертензионно-гидроцефальный синдром. В связи с атрофическим процессом при прогрессирующем течении ХА часто развивается нормотензивная гидроцефалия. При этом отсутствуют общемозговые явления и быстро прогрессирует алкогольная деградация: снижение критики, интеллекта и памяти на отдаленные и ближайшие события. Развиваются инертность мышления, безынициативность, дисфории, раздражительность, снижение уровня суждений, недоучет ситуации, назойливость, бестактность. Нормотензивная гидроцефалия подтверждается люмбальной пункцией и компьютерной томографией головного мозга.
Классические формы поражения центральной нервной системы при ХА общеизвестны. Мы наблюдали Корсаковский полиневритический паралич (1), полиоэнцефалит Гайе — Вернике (2) и очаговую мозжечковую атаксию (3).
3 (1). Корсаковский полиневритический паралич (алкогольный психоз) развивается чаще у лиц пожилого возраста. Наблюдается сочетание поражения периферической нервной системы с психическими расстройствами. Неврологические нарушения представлены чаще всего поражением периферической нервной системы на нижних конечностях. Полинейропатия характеризуется атрофией мышц, расстройством всех видов чувствительности (включая мышечно-суставное чувство) и угнетением коленных и ахилловых рефлексов.
Психические нарушения — триада симптомов: амнезия, дезориентация и конфабуляции. Интеллектуально-мнестический дефект возникает на фоне повышенной внушаемости. Наблюдается снижение памяти, критики к своему состоянию и к окружающим, замена адекватного поведения неадекватным, вымышленным. Раздражительность сменяется тревогой, депрессией. Характерен ипохондрический синдром.
Параллелизм между неврологическими и психическими симптомами присутствует редко. Заболевание, как правило, медленно прогрессирует. Если и наблюдается регрессирование симптомов, то чаще и быстрее — неврологических. Психические нарушения остаются более стойкими и длительно сохраняются (месяцами и даже годами) [4].
Данная форма на современном этапе приобрела более доброкачественное течение. Вместо вялых парезов стали встречаться вегетативные полинейропатии, а на смену алкогольным психозам пришли различные проявления синдромальных и симптоматических энцефалопатий.
4 (2). Полиоэнцефалит Гайе — Вернике (верхнестволовой геморрагический полиоэнцефалит). Характерна триада симптомов: расстройство сознания (бред), атаксия, офтальмоплегия. Зачастую неврологическая симптоматика превалирует над психическими расстройствами. Офтальмоплегия может быть полной или частичной, наружной, внутренней или тотальной. Наблюдаются также: диплопия, ограничение подвижности глазных яблок или их неподвижность, опущение век (симметричное либо асимметричное). Характерны нистагм глазных яблок (горизонтальный, вертикальный, ротаторный) и синдром Гуддена — триада симптомов: анизокория, миоз, вялая реакция зрачков на свет, конвергенцию и аккомодацию. Определяются менингеальные явления: ригидность затылочных мышц, положительный симптом Кернига. Частые признаки этого осложнения — повышение мышечного тонуса по ригидному (экстрапирамидному) типу, гиперкинезы, фибриллярные подергивания мышц, нарушения статической и динамической координации, адиадохокинез, крупноразмашистый интенционный тремор. Сопутствующими симптомами являются гиперестезия, высокие сухожильные и надкостничные рефлексы, патологические знаки Бабинского и Россолимо, рефлексы орального автоматизма. Течение болезни быстропрогрессирующее, возможны эпилептические припадки, обильный гипергидроз, гипертермия и наступление летального исхода через 2–3 недели от начала заболевания.
Наши наблюдения позволяют констатировать, что смертельные случаи полиоэнцефалита Гайе — Вернике стали регистрироваться значительно реже, и на смену им пришли абортивные и атипичные формы с благоприятным исходом. При ранней диагностике (первые 2–5 дней от начала заболевания) и активном лечении острая энцефалопатия Гайе — Вернике приобрела рецидивирующее течение с переходом в хроническую энцефалопатию [7].
5 (3). Очаговая мозжечковая атаксия (подострая алкогольная мозжечковая дегенерация) — более доброкачественный вариант алкогольной энцефалопатии. Характерна триада симптомов: мозжечковые атаксия и псевдопарезы, нарушение речи (дизартрия), крупноразмашистый интенционный тремор. Сопутствующие симптомы: головокружение, мелкоразмашистый нистагм, снижение мышечного тонуса верхних и нижних конечностей. Пирамидные параличи, как правило, отсутствуют.
В настоящее время данный вариант приобрел более медленное хроническое течение с обострениями и ремиссиями. Психоорганический синдром проявляется умеренно выраженными нарушениями интеллектуально-мнестических функций [8].
6. Сверхострые алкогольные энцефалопатии наблюдаются при алкогольном делирии, ААС и алкогольной интоксикации в сопорозном или коматозном состояниях. Поражение нервной системы развивается в течение нескольких часов, при этом в первую очередь поражается диэнцефальная, в том числе гипоталамическая область, что приводит к молниеносному развитию симптомов вегетативной недостаточности с преобладанием тонуса парасимпатической нервной системы; в последующем избирательно могут присоединяться и другие признаки, характерные для острой энцефалопатии Гайе — Вернике [5].
II. Алкогольные моно- и полинейропатии
Развиваются быстро (часы, сутки) или медленно (месяцы, годы); в связи с этим подразделяются по началу и последующему течению на острые, подострые и хронические. Острые (подострые) имеют регрессирующее или рецидивирующее, хронические — прогрессирующее или интермиттирующее течение. В процесс постепенно вовлекается весь отдел соматовегетативной нервной системы в следующих нижеописанных вариантах [11].
1. Вегетативные формы — это на первых этапах болезни изолированное поражение вегетативных волокон сегментарно-периферического уровня ВНС. Перечень ранних симптомов: похолодание и онемение кистей и стоп, симптом беспокойных ног, парестезии в виде ощущения жжения, жара, холода и «ползания мурашек» и пр. При этом рефлекторная сфера и мышечный тонус остаются нормальными, поверхностная и глубокая чувствительность сохранны. Объективно при осмотре определяются и другие признаки вегетативной дисфункции: изменение цвета кожи (цианоз либо «мраморность»), сухость кожных покровов либо гипергидроз и гиперкератоз. В последующем при прогрессировании вегетативных моно- и полинейропатий в процесс вовлекаются соматические волокна ПНС. Вегетативная симптоматика становится сочетанной с соматической, что характерно для смешанных форм полинейропатий.
2. Сенсорные формы проявляются мышечными судорогами в икроножных мышцах (крампий) и в пальцах верхних и нижних конечностей («рука акушера», «конская стопа»). Судороги сопровождаются болевыми ощущениями. Чувствительные нарушения чаще всего сочетаются с местными вегетативными и могут быть начальной фазой последующих двигательных расстройств. Уже в этот период у пациентов могут быть снижены или даже отсутствовать ахилловы рефлексы. Коленные и карпорадиальные рефлексы оживлены. При сенсорных формах может страдать и глубокомышечная чувствительность. Сенсорные формы алкогольных полинейропатий нередко сопровождаются облитерирующим эндоартериитом и полиартралгиями.
3. Сенсорно-двигательные (атактические) формы характеризуются псевдотабетическим компонентом. Снижается мышечный тонус (особенно в дистальных отделах), при этом рефлексы остаются сохранными. Нарушается координация двигательного акта из-за выпадения мышечно-суставной чувствительности (сенсорная атаксия).
4. Двигательные (паретические) формы заключаются в развитии вялых парезов верхних и нижних конечностей преимущественно дистальных отделов. При мононейропатиях в верхних конечностях чаще поражается лучевой нерв, в нижних — малоберцовый. Поражение лучевого нерва характеризуется ограничением разгибания кисти («шея плавающего лебедя»), при поражении малоберцового нерва ограниченно тыльное разгибание стопы («свисающая стопа»). При симметричном поражении обоих малоберцовых нервов наблюдается так называемая «петушиная походка», или степпаж. Распространенные двигательные полинейропатии — это вялые нижние парапарезы конечностей с вовлечением как дистальных, так и проксимальных отделов. Коленные и ахилловы рефлексы, как правило, отсутствуют или значительно снижены.
5. Смешанные формы — это сочетание перечисленных вегетативных, сенсорных и двигательных симптомов в различных комбинациях. К примеру: вегетативные — изменение цвета кожных покровов, парестезии; сенсорные — выпадение поверхностной и глубокой чувствительности; двигательные — признаки вялых парезов (параличей). Патология может встречаться в виде моно- и полинейропатии.
6. Мононейропатия зрительного нерва (II пара черепных нервов) может встречаться в виде одно- или двусторонней табачно-алкогольной амблиопии. Острота зрения снижается постепенно в течение нескольких дней или недель. Без своевременной диагностики и адекватного лечения в связи с необратимой атрофией зрительных нервов может развиваться слепота. Ранним симптомом-предвестником при этом является нарушение дифференцировки красного и зеленого цвета. При офтальмологическом исследовании выявляются симметричные билатеральные скотомы, макулодистрофия, ишемические очаги, спазм и уплотнение сосудов. Выделяют сухую и склеротическую формы заболевания [10]. Возможно, табачно-алкогольная амблиопия является вариантом ишемической нейропатии зрительного нерва.
Мононейропатия лицевого нерва (VII пара черепных нервов) в виде «полумаски» может возникать у пациентов в состоянии опьянения, особенно при дополнительном факторе сдавления. В неврологическом статусе определяется на стороне поражения: лагофтальм (симптом Белла), снижение корнеального рефлекса, опущение угла рта, сглаженность носогубной складки, слюнотечение. Аналог поражения лучевого нерва наутро после похмелья.
7. Генерализованные формы — это распространенное поражение периферической нервной системы, включая черепные нервы. Как правило, данный тип регистрируется под влиянием длительной алкогольной интоксикации.
III. Алкогольные энцефалополинейропатии
Поражается весь длинник цереброспинальной оси, за исключением спинного мозга. Симптомы раздражения преобладают над симптомами выпадения. Данная форма по течению является вялотекущей, а по ближайшему и отдаленному прогнозу — относительно благоприятной. В клинической картине отмечается преобладание ремиссий над прогрессированием. В период ремиссий сохраняются: гиперрефлексия на верхних конечностях в сочетании с выпадением ахилловых рефлексов, наличием патологических знаков, симптомов орального автоматизма, атаксией, тремором. Подобное сочетанное поражение головного мозга и периферической нервной системы при ХА часто является следствием авитаминоза (РР, В1, В6, В12) в связи с недостаточным питанием и усвоением питательных веществ в желудочно-кишечном тракте [6, 9].
Таким образом, анализ наших многолетних наблюдений в сопоставлении с литературными данными позволяет констатировать, что неврологическая семиотика при хроническом алкоголизме весьма полиморфна. Она зависит от стадии заболевания, регистрируется рано и на первых этапах болезни обратима, нарастает параллельно прогрессированию ХА, а в последующем становится малообратимой. Поражение нервной системы имеет свои особенности, позволяющие говорить о ее избирательности, а следовательно, относительной специфичности неврологических синдромов. Наиболее ранними определяются признаки поражения вегетативной нервной системы (центральной и периферической). С прогрессированием заболевания неврологическая семиотика группируется на уровне центральной и периферической нервной системы. Своевременная диагностика этих осложнений и систематическая терапевтическая коррекция могут служить основой профилактики хронического алкоголизма.
Заключение
В настоящее время классические варианты поражения нервной системы при ХА в виде полиоэнцефалита Гайе — Вернике, очаговой мозжечковой атаксии и Корсаковского полиневритического паралича стали встречаться значительно реже. Параллельно с этим регистрируются новые варианты осложнений в виде энцефалопатий и полинейропатий (острых и хронических). Энцефалопатии протекают с признаками органического поражения ЦНС. Определяется своеобразная группировка симптомов вокруг пирамидной и экстрапирамидной систем, периферической нервной системы и черепных нервов. Своеобразная комбинация симптомов позволила нам выделить семь основных посталкогольных неврологических синдромов. В процесс может также вовлекаться весь длинник цереброспинальной оси.
Сопоставляя литературные данные с собственными наблюдениями, мы пришли к выводу, что целесообразно, особенно на ранних стадиях, выделить следующие формы энцефалопатий: 1) симптоматическую (дисциркуляторную и печеночную) и 2) синдромальную (акинетико-ригидную, эпилептическую и гипертензионно-гидроцефальную).
Неспецифические, так же как и относительно специфические признаки энцефалопатий проявляются рано. Жалобы и объективные данные в этот период регистрируются, как правило, врачами общей практики, и только в последующем пациенты направляются к неврологам, наркологам и психиатрам. Возможно, этим объясняется определенное опоздание с профилактикой зависимости от алкоголя.
Ранним неврологическим осложнением при злоупотреблении алкоголем является вовлечение в патологический процесс ВНС. Это определяется уже на первой стадии интоксикации, усиливается при абстиненции и в последующем сохраняется при острых и хронических энцефалопатиях. Вегетативная дисфункция с преобладанием симпатического и парасимпатического тонуса зависит от стадии заболевания и индивидуальных особенностей организма. Вегетососудистая дистония у лиц с последующим развитием СЗА может сопровождаться диэнцефальными пароксизмами.
По-прежнему остается значимым частое и многообразное поражение периферической нервной системы в виде моно- и полинейропатий.
Своевременное выявление и рациональное лечение ранних неврологических осложнений ХА (симптоматических и синдромальных энцефалопатий и полинейропатий) способствует обратному развитию симптомов болезни (особенно при отказе от дальнейшего употребления спиртного).
Неспецифические и относительно специфические симптомы энцефалопатий могут выявляться не только неврологами, но и врачами других специальностей, особенно участковыми терапевтами, педиатрами и др. Привлечение врачей широкого профиля к ранней диагностике осложнений от алкоголя и их коррекции — путь к первичной и вторичной профилактике хронического алкоголизма.

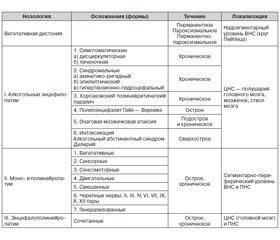
/72.jpg)