Журнал «Актуальная инфектология» 4 (9) 2015
Вернуться к номеру
Особенности ветряной оспы у детей с онкогематологическими заболеваниями
Авторы: Литяева Л.А., Ковалева О.В. - ГБОУ ВПО «Оренбургский государственный медицинский университет» Министерства здравоохранения России; Закопаева Е.С. - ГБУЗ «Оренбургская областная
инфекционная больница», Россия
Рубрики: Инфекционные заболевания
Разделы: Медицинские форумы
Версия для печати
Статья опубликована на с. 107-108
Ветряная оспа (ВО) в структуре инфекционной патологии детского возраста занимает одно из ведущих мест с наметившейся в последние годы тенденцией к утяжелению ее течения, особенно у детей с иммунодефицитными состояниями.
Цель исследования: дать характеристику течения ветряной оспы у детей с онкогематологическими заболеваниями.
Материалы и методы. Проведен анализ историй болезни детей с ВО, госпитализированных за период март — май 2015 г. в ГБУЗ «Оренбургская областная клиническая инфекционная больница» (ООКИБ) из ГБУЗ «Оренбургский областной клинический онкологический диспансер» (ООКОД).
Диагноз ветряной оспы ставился на основании клинических данных и эпидемиологического анамнеза.
Результаты исследования. Всего за указанный период было госпитализировано 4 детей, возраст которых варьировал от 3 до 5 лет. У трех из них был лимфобластный лейкоз, у одного — нейробластома забрюшинного пространства.
В эпидемический процесс в ООКОД было вовлечено 14 детей в возрасте 3–14 лет, но контактные по ВО в инфекционную больницу не переводились: часть была выписана по месту жительства, другие — из-за невозможности прерывания проводимого им лечения. Трое заболевших были переведены на первые сутки, один — на вторые сутки от начала высыпаний. Дети были дошкольного возраста (3 года, 3 года 8 месяцев, 4,5 года, 4 года 10 месяцев).
Установлено, что первый случай заболевания был занесен вновь поступившим ребенком. Интервал между последующими случаями заболевания составил 14–20 дней, продолжительность вспышки — 45 дней (конец марта — апрель — май). Среди медицинского персонала случаев ВО не было.
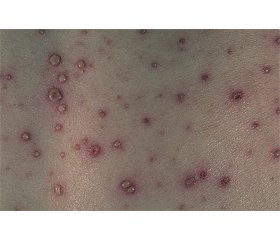
Заболевание у троих детей (с лимфобластным лейкозом (2) и нейробластомой забрюшинного пространства (1)) началось остро, с появления кожных высыпаний в виде пятен — папул — везикул и синдрома интоксикации (повышение температуры до 37,2–37,5 °С, недомогание, снижение аппетита, головная боль, раздражительность). ВО имела типичные клинические проявления и протекала в тяжелой форме, обусловленной основным заболеванием и резко выраженным иммунодефицитом. Высыпания появлялись толчкообразно, с перерывом в 1–3 дня и сопровождались повышением температуры.
В общем анализе крови регистрировалось значительное снижение гемоглобина и тромбоцитов (от 147 • 109/л до 91 • 109/л), в связи с чем проводилось переливание одногруппной тромбовзвеси и тромбоконцентрата, достигнута нормализация показателей тромбоцитов. Продолжительность периода высыпаний составила 7 ± 1, интоксикации — 9 ± 2 дня.
У одного из детей с лимфобластным лейкозом заболевание началось необычно, с выраженных болей и вздутия живота, задержки стула и газов, ставших причиной ошибочной госпитализации в Центр детской хирургии. Только на следующие сутки, когда у ребенка повысилась температура до 37,4 °С и появились кожные высыпания в виде обильных везикул с геморрагическим содержимым, диагноз стал очевидным и пациент был переведен в ООКИБ. При поступлении состояние ребенка было очень тяжелым, отмечалась обильная везикулезная сыпь на коже и слизистых с геморрагическим содержимым. В общем анализе крови выявлено снижение гемоглобина до 100 г/л, тромбоцитов — до 53 • 109/л, с 4-го дня болезни было отмечено увеличение времени свертывания. Заболевание протекало крайне тяжело, с молниеносным развитием геморрагического синдрома, проявляющегося геморрагической петехиальной сыпью на кожных покровах, носовым кровотечением, кровоточивостью из мест инъекций, обильным кровотечением из желудка по зонду, ротовой полости, появлением влажных хрипов в легких. Показатели крови: гемоглобин — 60 г/л, эритроциты — 1,9 • 1012/л, гематокрит 17 %, тромбоциты — 71 • 109/л, в течение 10 минут — отсутствие свертывания крови. Переливание тромбовзвеси, свежезамороженной плазмы, эритровзвеси оказалось неэффективным, с летальным исходом на 4-е сутки. Патологоанатомический диагноз: ветряная оспа. Типичная. Тяжелой степени. Геморрагическая форма. Кровоизлияния в слизистых пищевода, желудка, кишечника, серозных листках, альвеолах, лимфоузлах, клетчатке у головки поджелудочной железы, желудочно-кишечное кровотечение. Анемия. Гидроторакс.
Таким образом, ветряная оспа в условиях внутрибольничного инфицирования у пациентов с онкогематологическими заболеваниями сохраняет типичные клинические проявления, наиболее часто поражает детей 2–5 лет и отличается высокой интенсивностью распространения, утяжелением течения и развитием осложнений.
Для снижения степени риска ВО у детей с онкогематологическими заболеваниями, особенно в условиях внутрибольничного инфицирования, необходимо своевременное (через 96 часов после первого контакта с больным) введение специфического иммуноглобулина — зостевира, применение которого позволяет снизить число заболевших, а в случаях развития ВО — смягчить течение болезни и предупредить летальный исход.