Журнал «Актуальная инфектология» 4 (9) 2015
Вернуться к номеру
Микробиоценоз кишечника у больных туберкулезом легких в зависимости от варианта фармакорезистентности до начала лечения
Авторы: Тодорико Л.Д., Подвербецкая Е.В. - ВГУЗ Украины «Буковинский государственный медицинский университет», г. Черновцы
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
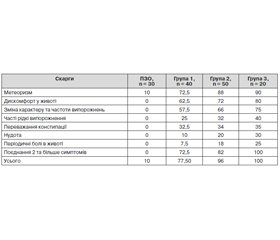
Метою роботи було дослідження порушень мікробіоценозу товстого кишечника у хворих на туберкульоз легень залежно від варіанту фармакорезистентності до початку лікування. Об’єкт і методи. Проаналізовано клінічні та бактеріологічні прояви дисбактеріозу кишечника у 40 хворих на вперше діагностований туберкульоз легень зі збереженою чутливістю мікобактерій туберкульозу (група 1), 50 хворих на мультирезистентний туберкульоз (група 2) і 20 хворих на туберкульоз легень із розширеною резистентністю збудника (група 3), 30 практично здорових осіб. Результати. У групі 1 прояви дисбактеріозу спостерігались у 77,5 %, у групах 2 та 3 — у 96 та 100 % випадків. Мікробіологічні прояви дисбактеріозу було виявлено в 92,7 % хворих групи 1 та 100 % хворих груп 2 і 3. Дисбактеріоз І ступеня було діагностовано у 20 % хворих групи 1, у 8 % — у групі 2 та в 5 % — у групі 3. Дисбіотичні порушення ІІ ступеня превалювали у групі 1 — у 42,5 % та спостерігались у групах 2 та 3 — у 26 та 30 %. Дисбактеріоз ІІІ ступеня вірогідно частіше мав місце в групах 2 та 3, ніж у групі 1 — у 66 та 65 % проти 30 % відповідно. Висновок. Результати дослідження вказують на високу частоту дисбактеріозу кишечника у хворих на туберкульоз легень до початку інтенсивної фази хіміотерапії.
Целью работы было исследование нарушений микробиоценоза толстого кишечника у больных туберкулезом легких в зависимости от варианта фармакорезистентности до начала лечения. Объект и методы. Проанализированы клинические и бактериологические проявления дисбактериоза кишечника у 40 больных с впервые диагностированным туберкулезом легких с сохраненной чувствительностью микобактерий туберкулеза (группа 1), 50 больных мультирезистентным туберкулезом (группа 2) и 20 больных туберкулезом легких с расширенной резистентностью возбудителя (группа 3), 30 практически здоровых лиц. Результаты. В группе 1 проявления дисбактериоза наблюдались в 77,5 %, в группах 2 и 3 — в 96 и 100 % случаев. Микробиологические проявления дисбактериоза были обнаружены у 92,7 % больных группы 1 и 100 % больных групп 2 и 3. Дисбактериоз I степени был диагностирован у 20 % больных группы 1, у 8 % — в группе 2 и у 5 % — в группе 3. Дисбиотические нарушения II степени превалировали в группе 1 — 42,5 % случаев и наблюдались в группах 2 и 3 у 26 и 30 % пациентов. Дисбактериоз III степени достоверно чаще имел место в группах 2 и 3, чем в группе 1: в 66 и 65 % случаев против 30 % соответственно. Вывод. Результаты исследования свидетельствуют о высокой частоте дисбактериоза кишечника у больных туберкулезом легких до начала интенсивной фазы химиотерапии.
The aim was to investigate violations of microbiota of the large intestine in patients with pulmonary tuberculosis depending on the type of drug resistance before treatment. Subjects and methods. Clinical and bacteriological signs of intestinal dysbiosis were analyzed in 40 patients with newly diagnosed pulmonary tuberculosis with preserved sensitivity of Mycobacterium tuberculosis (group 1), 50 patients with multi-drug resistant tuberculosis (group 2) and 20 patients with extensively drug resistant pulmonary tuberculosis (group 3), 30 healthy individuals. Results. In group 1 manifestations of dysbiosis were observed in 77.5 % of cases, in group 2 and 3 — in 96 and 100 % of cases, respectively. Microbiological manifestations of dysbiosis were detected in 92.7 % of the patients in group 1 and in 100 % of the patients in groups 2 and 3. Dysbacteriosis of the I stage was diagnosed in 20 % of the patients of group 1, in 8 % in group 2 and in 5 % in group 3. Dysbiotic violation of the II stage prevailed in the group 1 — 42.5 % of cases and was observed in groups 2 and 3 in 26 and 30 % of cases, respectively. Dysbacteriosis of the III stage occ — in 66 and 65 % of patients vs. 30 %, respectively. Conclusion. The results indicate a high incidence of intestinal dysbiosis in patients with pulmonary tuberculosis before the initial phase of treatment.
туберкульоз легень, дисбіоз, мікробіоценоз кишечника, хіміорезистентність.
туберкулез легких, дисбиоз, микробиоценоз кишечника, химиорезистентность.
lung tuberculosis, dysbiosis, intestine microbiocenosis, drug resistance.
Статтю опубліковано на с. 62-65
Вступ
Матеріали й методи дослідження
Результати
Обговорення
Висновки
1. Борщ С.К. Мікробіологічне обґрунтування корекції мікробіоценозу при кишкових дисбактеріозах: Автореф. дис... канд. мед. наук: спец. 03.00.07 «Мікробіологія» / С.К. Борщ. — К., 2010. — 23 с.
2. Клинико-бактериологические проявления дисбактериоза кишечника у больных туберкулезом легких, осложненным сопутствующей патологией со стороны желудочно-кишечного тракта / Линева З.Е., Гуляева Н.А., Романова М.В. [и др.] // Международный журнал прикладных и фундаментальных исследований. — 2013. — № 11. — С. 88-93.
3. Павлова Е.С. Эффективность лечения впервые выявленных больных деструктивным туберкулезом легких с патологией желудочно-кишечного тракта: Автореф. дис... канд. мед. наук: спец. 14.00.26 «Фтизиатрия» / Е.С. Павлова. — М., 2005. — 115 с.
4. Скрыпник И.Н. Эффективность и безопасность современных спорообразующих пробиотиков при лечении нарушений микробиоценоза кишечника / И.Н. Скрыпник, А.С. Маслова // Здоровье Украины. — 2013. — № 22 (323). — С. 28-30.
5. Тодоріко Л.Д. Особливості епідемії та патогенезу хіміорезистентного туберкульозу на сучасному етапі / Л.Д. Тодоріко // Клін. імунологія. Алергологія. Інфектологія. — 2011. — № 4. — С. 38-41.
6. Туберкульоз в Україні (Аналітично-статистичний довідник за 2001–2012 роки) / МОЗ України, Центр мед. статистики МОЗ України; гол. ред. О.К. Толстанов; відп. ред. Т.А. Александріна [та ін.]. — К., 2013. — 128 с.
7. http://www.who.int/tb/publications/global_report/en
8. Stephen M. Collins. A role for the gut microbiota in IBS / Stephen M. Collins // Gastroenterology & Hepatology. — 2014. — Vol. 11. — Р. 497-505.
9. The role of intestinal microbiota and the immune system / F. Purchiaroni, A. Tortora, M. Gabrielli [et al.] // European Review for Medical and Pharmacological Sciences. — 2013. — 17. — Р. 323-333.

/63.jpg)
/64.jpg)